Ung thư đại tràng là một trong những bệnh ung thư tiêu hóa phổ biến. Theo thống kê của GLOBOCAN năm 2020, tại Việt Nam có:
- 6.448 ca mắc ung thư đại tràng mới (đứng thứ 6 về tỷ lệ mắc mới).
- 3.445 ca tử vong do ung thư đại tràng (nguyên nhân thứ 8 gây tử vong do ung thư).
- 85% trường hợp phát hiện ung thư đại tràng ở độ tuổi trên 50 (5.485 trường hợp)
- 80% trường hợp ung thư phát triển từ polyp đại tràng.
Phần lớn người bệnh đến khám trong giai đoạn muộn, do các dấu hiệu và triệu chứng ung thư đại tràng thường không biểu hiện rõ ràng trong giai đoạn đầu. Hiện nay, việc thực hiện tầm soát và nội soi đại tràng định kỳ sẽ giúp Cô Bác, Anh Chị phát hiện ung thư trong giai đoạn sớm, từ đó có phương pháp can thiệp kịp thời và hạn chế các biến chứng nguy hiểm, đặc biệt là người trên 45 tuổi.
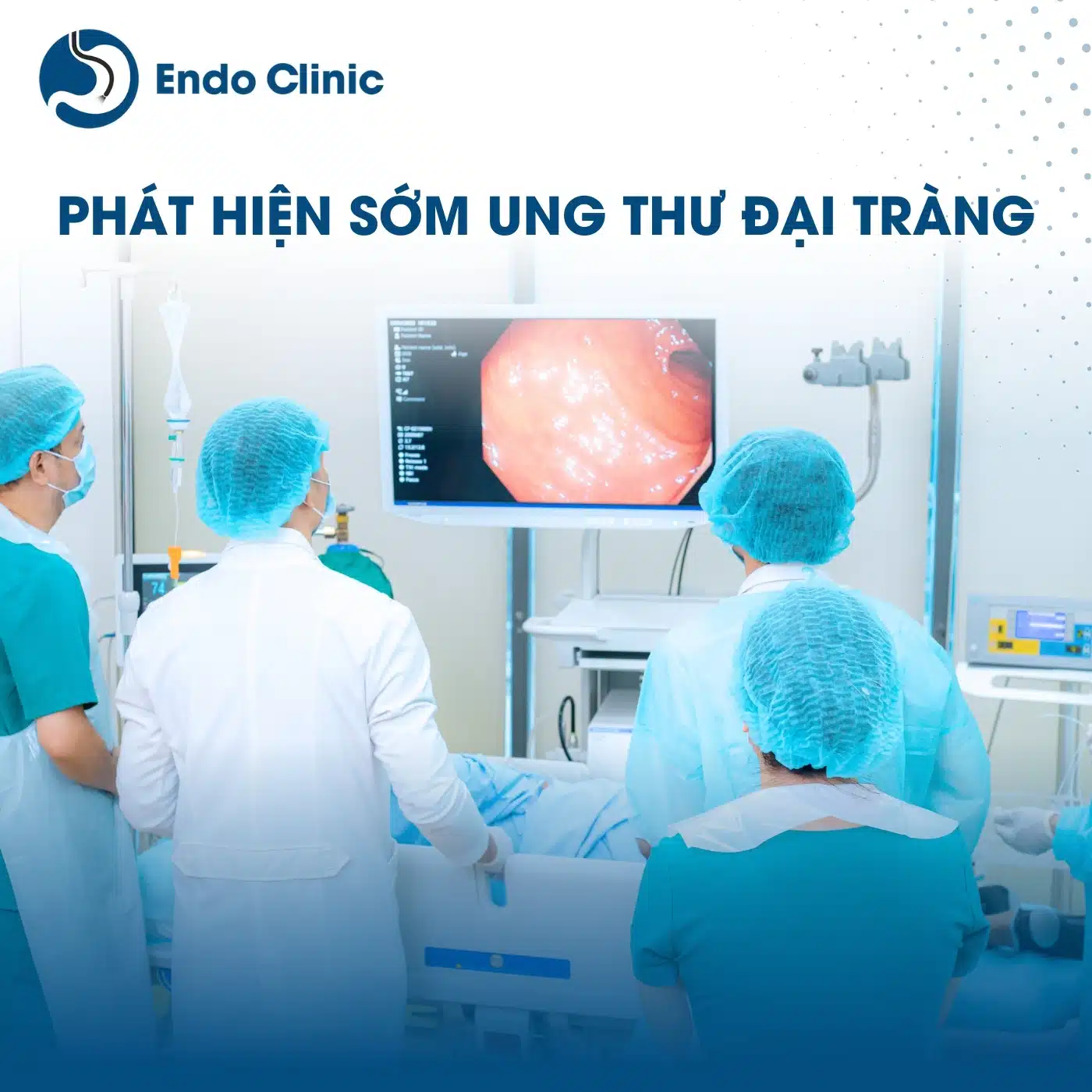
Ung thư đại tràng là gì?
Ung thư đại tràng (tên tiếng Anh: colon cancer) hay ung thư ruột già là tình trạng gia tăng ác tính các tế bào biểu mô tại đại tràng. Đại tràng là phần ruột bắt đầu từ manh tràng và kết thúc tại vị trí tiếp nối giữa đại tràng Sigma với trực tràng.
Ung thư đại tràng thường bắt đầu từ polyp được hình thành trong lòng đại tràng. Polyp đại tràng không gây khó chịu cho người bệnh khi mới xuất hiện, chỉ khi chúng phát triển đến kích thước lớn mới gây ra các triệu chứng như đau bụng, xuất huyết, suy nhược, mệt mỏi,…
Theo thời gian, các polyp này có thể tiến triển thành ung thư. Tuy nhiên, không phải polyp đại tràng nào cũng gây ung thư. Đa phần các polyp phát triển thành ung thư là polyp tuyến đại tràng còn gọi là polyp ác tính. Thời gian khối u lành tính phát triển thành ác tính ít nhất là khoảng 10 năm nên bác sĩ khuyên Cô Bác, Anh Chị nên tầm soát ung thư đại tràng mỗi 5 – 10 năm một lần theo lứa tuổi. Việc phát hiện và loại bỏ sớm những polyp nguy cơ là một trong những phương pháp giúp phòng ngừa ung thư đại tràng hiệu quả.
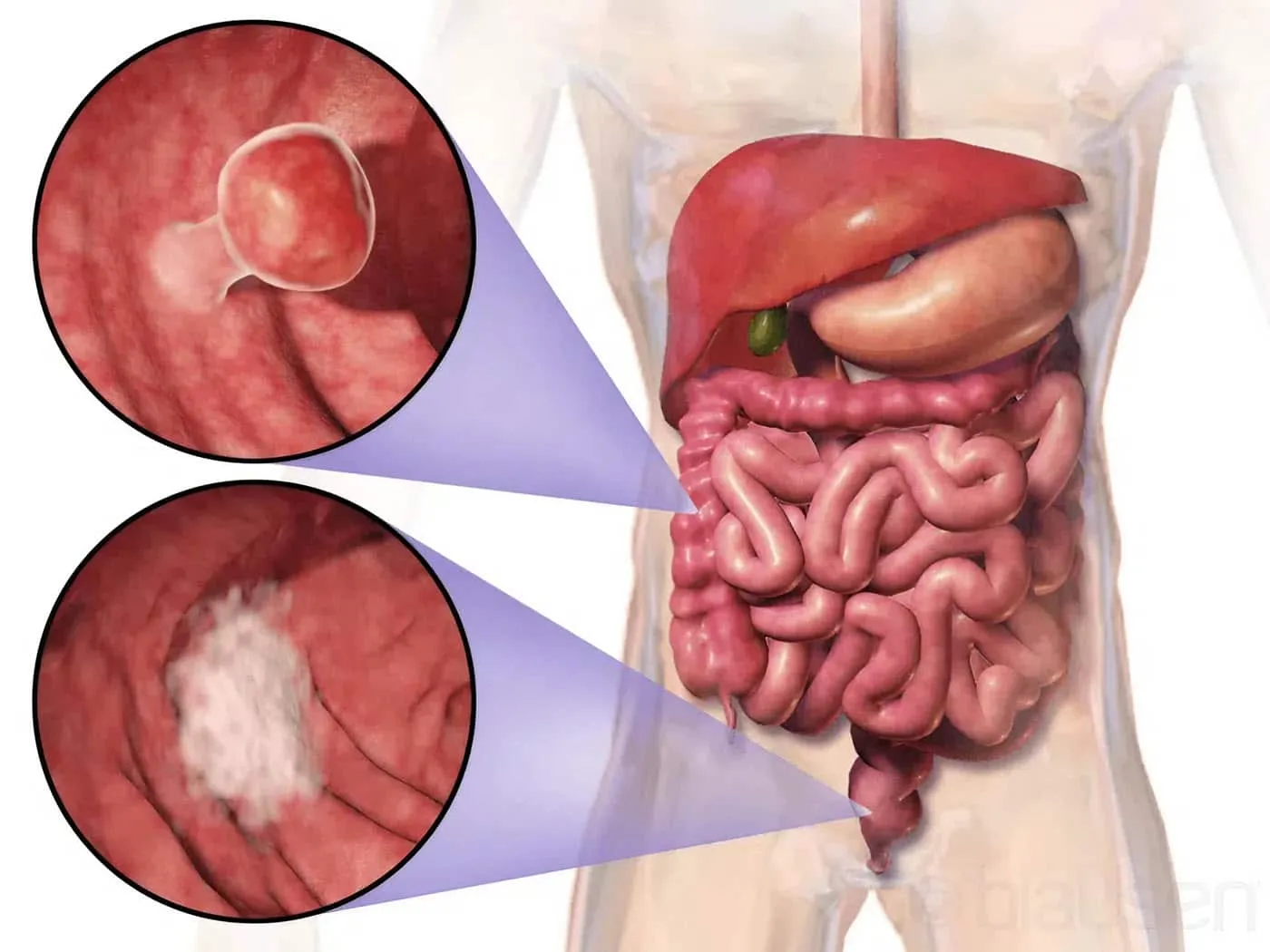
Polyp đại tràng là gì?
Polyp đại tràng là các khối u được hình thành từ sự phát triển không kiểm soát của các tế bào đột biến bên dưới lớp niêm mạc. Hầu hết chúng đều vô hại nhưng có một số khối u biến chứng trở thành ung thư nếu không được loại bỏ sớm.
Đối với ung thư đại tràng, có 2 loại polyp phổ biến bao gồm:
- Polyp tuyến hay còn gọi là u tuyến: đây là loại polyp nguy hiểm, cần loại bỏ sớm vì chúng có khả năng phát triển thành ung thư biểu mô tuyến đại tràng. Vì thế, polyp tuyến được xem là một trong những dấu hiệu tiền ung thư.
- Polyp tăng sản và polyp viêm: loại polyp này phổ biến và lành tính, không phát triển thành ung thư. Tuy nhiên, khi phát hiện bác sĩ vẫn sẽ thực hiện cắt bỏ để đề phòng các biến chứng về sau.
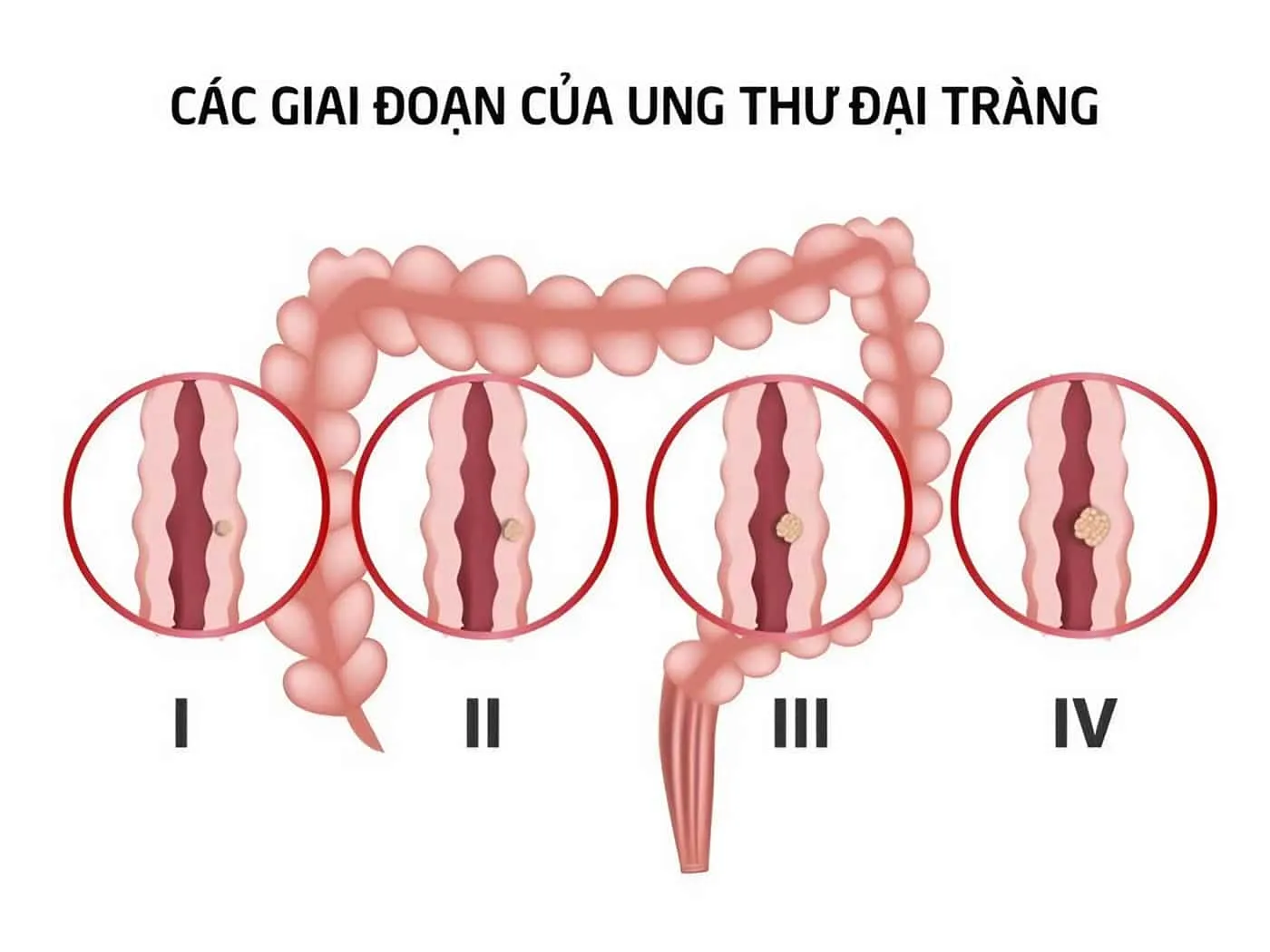
Các giai đoạn của ung thư đại tràng
Theo Tổ chức Ung thư Hoa Kỳ, các giai đoạn ung thư đại tràng được chia dựa vào hệ thống TNM bao gồm: kích thước khối u (Tumour), mức độ xâm lấn của tế bào ung thư đến các hạch bạch huyết xung quanh (Nodes) và mức độ xâm lấn đến các cơ quan khác (Metastasis).
Giai đoạn ung thư đại tràng*
| Giai đoạn | Khối u (xâm lấn tối đa) | Di căn hạch bạch huyết vùng | Di căn xa |
|---|---|---|---|
| 0 | Tis | N0 | M0 |
| I | T1 hoặc T2 | N0 | M0 |
| II | T3 | N0 | M0 |
| III | Bất kỳ T | Bất kỳ N | M0 |
| T4 | N0 | M0 | |
| IV | Bất kỳ T | Bất kỳ N | M1 |
* Phân loại TNM:
- Tis =ung thư biểu mô tại chỗ; T1 = U xâm lấn vào lớp dưới niêm mạc; T2 = xâm lấn lớp cơ; T3 = xâm lấn vào tất cả các lớp (đối với ung thư trực tràng, bao gồm xâm lấn mô quanh trực tràng ); T4 = xâm lấn các cơ quan lân cận hoặc phúc mạc.
- N0 = không di căn hạch vùng; N1 = di căn 1-3 hạch vùng; N2 = di căn vào ≥ 4 hạch vùng; N3 = di căn hạch xa hoặc các hạch quanh mạch máu lớn.
- M0 = không di căn xa; M1 = di căn xa
Dựa vào đó, 5 giai đoạn ung thư đại tràng được phân loại cụ thể như sau:
- Ung thư đại tràng giai đoạn 0: Giai đoạn 0 (hay còn gọi là ung thư đại tràng giai đoạn đầu hoặc ung thư biểu mô tại chỗ) là giai đoạn các tế bào bất thường chỉ nằm trong lớp niêm mạc đại tràng. Phát hiện sớm ung thư đại tràng ở giai đoạn này nâng cao hiệu quả điều trị, ngăn ngừa sự phát triển của tế bào ung thư.
- Ung thư đại tràng giai đoạn 1: Ở giai đoạn này, các tế bào ung thư vẫn chưa phát triển thành các khối u bên ngoài đại tràng, các tế bào đột biến vẫn còn nằm bên dưới niêm mạc nhưng có thể đã xâm lấn sang lớp niêm mạc và lớp cơ.
- Ung thư đại tràng giai đoạn 2: Trong giai đoạn này, các tế bào ung thư đã bắt đầu tăng sinh bất thường, hình thành các khối u bên trong đại tràng, nhô ra khỏi lớp niêm mạc, ảnh hưởng đến các mô lân cận. Tuy nhiên, các khối u đại tràng vẫn chưa di căn đến các cơ quan khác trong cơ thể.
- Ung thư đại tràng giai đoạn 3: Giai đoạn di căn đã bắt đầu, các tế bào ung thư bắt đầu lan sang các hạch bạch huyết lân cận nhưng vẫn chưa di căn đến các bộ phận xa bên trong cơ thể.
- Ung thư đại tràng giai đoạn 4: Đây còn được gọi là ung thư đại tràng giai đoạn cuối hay ung thư đại tràng di căn. Đây là giai đoạn các tế bào ung thư đã và đang lan ra các bộ phận khác bên trong cơ thể, phổ biến nhất là gan hoặc phổi.
Ung thư đại tràng giai đoạn đầu thường sẽ không xuất hiện những triệu chứng, dấu hiệu biểu hiện cụ thể. Chúng thường dễ bị nhầm lẫn với triệu chứng của các bệnh lý tiêu hóa, bệnh đại tràng khác như viêm đại tràng, hội chứng ruột kích thích, xuất huyết đại tràng, đa polyp đại tràng, bệnh Crohn,…
Tầm Soát Ung Thư ĐẠI TRÀNG Định Kỳ 10 Năm/Lần
Ngay cả khi không có bất kỳ triệu chứng tiêu hóa bất kỳ nào cả!
Yếu tố nguy cơ và nguyên nhân ung thư đại tràng là gì?
Nguyên nhân ung thư đại tràng vẫn chưa được xác định rõ, bệnh thường phát triển từ các polyp tuyến đại tràng.
Nguyên nhân gây ung thư đại tràng là gì?
Hiện nay, vẫn chưa có bằng chứng rõ ràng xác định nguyên nhân chính xác gây ung thư đại tràng. Tuy nhiên, các bác sĩ cho rằng có 3 yếu tố ảnh hưởng trực tiếp đến sự hình thành các tế bào ung thư, bao gồm:
- Yếu tố di truyền.
- Đột biến DNA tế bào.
- Các yếu tố sinh lý khác.
Yếu tố di truyền
Ung thư đại tràng do yếu tố di truyền chiếm tỷ lệ rất ít trong tổng số ca mắc bệnh ung thư đại tràng. Trong một số trường hợp, gen đột biến đã tồn tại trong bộ DNA của bố mẹ và được truyền sang con làm tăng nguy cơ mắc ung thư đại tràng.
Hiện nay có 2 bệnh lý di truyền làm tăng nguy cơ mắc bệnh ung thư đại tràng là hội chứng Lynch và bệnh đa polyp tuyến gia đình.
- Hội chứng Lynch còn được gọi là ung thư đại – trực tràng di truyền không polyp (Hereditary non-polyposis colorectal cancer – HNPCC). Những người mắc hội chứng Lynch đều có nguy cơ cao bị mắc ung thư đại tràng và một số bệnh ung thư khác ở độ tuổi trẻ hơn so với thông thường (trước tuổi 50).
- Bệnh đa polyp tuyến gia đình (Familial Adenomatous Polyposis – FAP) là hội chứng rối loạn di truyền gen trộihiếm gặp và thường hình thành hàng nghìn polyp trong niêm mạc đại tràng. Nếu bệnh đa polyp tuyến gia đình không được điều trị có thể làm tăng nguy cơ mắc bệnh ung thư đại tràng và các loại ung thư khác trước 40 tuổi.
Đột biến DNA tế bào
Ung thư có thể khởi phát do những thay đổi (đột biến) trong DNA tế bào. Trong một tế bào luôn tồn tại song song 2 loại gen bao gồm:
- Gen sinh ung thư khiến các tế bào phân chia, phát triển không kiểm soát và kéo dài thời gian tồn tại của chúng.
- Gen ức chế khối u giúp duy trì sự phân chia tế bào trong tầm kiểm soát, loại bỏ các tế bào đã chết và thay thế bằng các tế bào mới.
Nguyên nhân gây ung thư đại tràng có thể do cơ thể hoặc các tác nhân bên ngoài ảnh hưởng đến cấu trúc DNA. Các tác nhân này làm cấu trúc DNA bị đột biến, tăng cường chức năng hoạt động của các gen sinh ung thư và hạn chế các gen ức chế khối u. Tình trạng này khiến các tế bào phát triển ngoài tầm kiểm soát. Sau một thời gian các tế bào này sẽ hình thành polyp làm tăng nguy cơ gây ung thư đại tràng.
Các yếu tố sinh lý
Phần lớn các nguyên nhân ung thư đại tràng có thể là do các tác động bên ngoài như chế độ ăn uống, lối sống, môi trường hoặc do ảnh hưởng của tuổi tác.
Theo các chuyên gia nghiên cứu, tỷ lệ mắc bệnh ung thư đại tràng tăng lên theo độ tuổi. Riêng tại Việt Nam, trên 85% trường hợp ung thư đại tràng xảy ra ở người lớn trên 50 tuổi.

Những ai có nguy cơ mắc ung thư đại tràng?
Các loại ung thư khác nhau sẽ có các yếu tố nguy cơ khác nhau. Có một số yếu tố nguy cơ có thể thay đổi được như hút thuốc, chế độ ăn,… nhưng cũng có các yếu tố nguy cơ không thể thay đổi như tuổi, tiền sử gia đình,… Việc có một hoặc thậm chí nhiều yếu tố nguy cơ cũng không có nghĩa là chắc chắn sẽ bị bệnh và ngược lại, một số bệnh nhân bị ung thư nhưng lại không mang yếu tố nguy cơ nào.
Các yếu tố nguy cơ ung thư đại tràng bao gồm 2 nhóm:
Các yếu tố nguy cơ có thể thay đổi:
- Chế độ ăn uống không hợp lý: ăn nhiều thịt đỏ (thịt bò, lợn, cừu, gan,…), thịt chế biến công nghiệp (xúc xích, thức ăn nhanh, đồ chiên xào,…), thịt nấu ở nhiệt độ rất cao (thịt nướng, thịt rán,…); ăn ít rau xanh và trái cây; sử dụng nhiều đồ uống có cồn (rượu, bia,…).
- Lối sống không khoa học: ít vận động, không tập thể dục, béo phì, uống rượu bia, hút thuốc lá thường xuyên, sử dụng chất kích thích,…
Các yếu tố nguy cơ không thể thay đổi:
- Độ tuổi: nguy cơ bị ung thư đại tràng tăng cao rõ rệt sau 50 tuổi.
- Tiền sử gia đình hoặc cá nhân đã từng mắc các bệnh ung thư tiêu hóa: tiền sử đã bị polyp đại tràng (đặc biệt là đa polyp), tiền sử bị viêm đại – trực tràng mạn tính bao gồm cả bệnh Crohn, đã từng xạ trị ung thư trước đó tại vùng bụng,… Hoặc gia đình có người bị ung thư đại tràng hoặc đa polyp tuyến đại – trực tràng.
- Các hội chứng di truyền: 5 – 10% bệnh nhân ung thư đại – trực tràng có các đột biến gen di truyền, phổ biến nhất là các trường hợp bị đa polyp dạng tuyến gia đình và hội chứng Lynch. Các bệnh nhân này thường mắc bệnh khi tuổi còn khá trẻ.
- Đái tháo đường type II: bệnh nhân đái tháo đường type II có nguy cơ cao và tiên lượng kém hơn khi được chẩn đoán bị ung thư đại tràng.
- Chủng tộc và dân tộc: người Mỹ gốc Phi và người Do Thái gốc Đông Âu có tỷ lệ mắc và tử vong do ung thư đại trực tràng cao nhất trong các nhóm chủng tộc.
Sinh lý bệnh ung thư đại tràng
Nhìn chung, ung thư đại tràng là một căn bệnh phức tạp, và thường liên quan đến các đột biến gen trong tế bào. Dưới đây là một số cơ chế được cho là có liên quan đến quá trình hình thành ung thư đại tràng, bao gồm:
- Đột biến gen APC: Đây là đột biến có liên quan đến bệnh lý đa polyp tuyến gia đình (FAP), thường được thấy trong nhiều ca ung thư đại trực tràng.
- Đột biến gen KRAS: Tình trạng đột biến gen này gây ảnh hưởng đến hoạt động ức chế sự hình thành khối u.
- Đột biến các gen MSH2, MLH1 và PMS2: Các đột biến này còn được gọi là H-MSI (high frequency microsatellite instability) và là dấu ấn cho hội chứng Lynch (Ung thư biểu mô đại trực tràng không đa polyp di truyền).
- Quá trình methyl hóa bất thường: Quá trình này có khả năng kìm hãm các gene đảm nhận vai trò ức chế khối u, đồng thời thúc đẩy quá trình hoạt hoá của các gene sinh ung thư (oncogene).
- Hoạt động phóng thích các túi ngoại bào của tế bào ung thư: Các túi ngoại bào bao gồm extracellular vesicle, microvesicle và exosome. Các yếu tố này sẽ thúc đẩy quá trình phát triển, tồn tại và di căn của khối u.
Triệu chứng và dấu hiệu ung thư đại tràng
Triệu chứng và dấu hiệu ung thư đại tràng thường sẽ không xuất hiện trong giai đoạn sớm. Một số triệu chứng ung thư đại tràng có thể sẽ xuất hiện nhưng không đặc hiệu và biểu hiện quá rõ rệt, vì vậy người bệnh thường sẽ chủ quan, xem nhẹ và bỏ qua các triệu chứng. Đến khi các dấu hiệu này phát triển nặng hơn, bệnh nhân không thể chịu đựng mới đến gặp bác sĩ thì bệnh đã tiến triển đến giai đoạn muộn, khiến quá trình điều trị gặp nhiều khó khăn và hiệu quả không cao.
Các triệu chứng ung thư đại tràng phổ biến
Ung thư đại tràng thường tiến triển chậm và sau một thời gian mới biểu hiện triệu chứng khi kích thước tế bào ung thư đủ lớn và thường bị nhầm lẫn với các bệnh lý tiêu hóa khác. Vì vậy Cô Bác, Anh Chị nên đến gặp bác sĩ để được thăm khám và chẩn đoán chính xác nếu cơ thể có những dấu hiệu bất thường sau:
- Thay đổi thói quen đi tiêu, đi nhiều lần, thường bị tiêu chảy hoặc táo bón kéo dài trong vài ngày.
- Xuất huyết tiêu hóa hoặc có máu lẫn trong phân (đi ngoài ra máu).
- Rối loạn tiêu hóa kéo dài.
- Đau và khó chịu ở vùng bụng kéo dài như ruột hay co thắt, đầy hơi, chướng bụng.
- Suy nhược hoặc mệt mỏi.
- Sụt cân không rõ nguyên nhân, chán ăn, ăn không ngon, ăn ít.

Triệu chứng ung thư đại tràng sẽ phụ thuộc vào giai đoạn ung thư, vị trí, kích thước của khối u trong ruột bệnh nhân. Các triệu chứng trên sẽ xuất hiện rõ ràng và dễ nhận biết hơn ở giai đoạn muộn (giai đoạn 3 và 4) kèm theo các dấu hiệu khác như:
- Thay đổi thói quen đi tiêu hoặc thay đổi hình dạng phân (phân dẹt, mỏng) kéo dài trong nhiều ngày tháng.
- Cảm giác trong ruột luôn đầy do ruột bị tắc.
- Nôn ói.
- Vàng da hoặc vàng mắt do ung thư đã di căn đến gan.
- Phù nề ở bàn tay hoặc bàn chân.
- Khó thở, đau đầu kinh niên, mờ mắt do ung thư di căn đến phổi.
Khi nào cần đến gặp bác sĩ?
Cô Bác, Anh Chị hãy đến bệnh viện/ phòng khám dạ dày, đại – trực tràng gặp bác sĩ ngay nếu có bất kỳ triệu chứng, dấu hiệu nào liên quan đến ung thư đại tràng. Chúng có thể không phải là biểu hiện của ung thư mà liên quan đến các bệnh lý tiêu hóa khác cũng gây ra triệu chứng tương tự như bệnh viêm ruột (IBD), hội chứng ruột kích thích, viêm loét đại tràng, polyp đại tràng, bệnh trĩ,… Bác sĩ sẽ giúp Cô Bác, Anh Chị tìm nguyên nhân và tiến hành điều trị nếu cần thiết.
Ngoài ra, Cô Bác, Anh Chị nên tầm soát ung thư đại tràng định kỳ theo khuyến cáo để giúp phát hiện ung thư hoặc tiền ung thư ở giai đoạn chưa có triệu chứng bệnh. Việc tầm soát định kỳ có thể giúp phát hiện sớm ung thư đại tràng, mang đến nhiều khả năng chữa khỏi bệnh.
Trong nhiều trường hợp, việc tầm soát còn giúp ngăn ngừa ung thư khi cắt bỏ một số polyp hoặc khối u đại tràng trước khi chúng có nguy cơ tiến triển thành ung thư. Bên cạnh đó, trong quá trình tầm soát nếu phát hiện ung thư đại – trực tràng, bác sĩ sẽ xác định chính xác giai đoạn bệnh để đưa ra phác đồ điều trị kịp thời, phù hợp nhằm ngăn chặn sự tiến triển của bệnh.
Tại sao ung thư đại tràng thường phát hiện ở giai đoạn muộn?
Dựa vào số liệu thống kê của GLOBOCAN tại Việt Nam năm 2020, tỷ lệ tử vong so với số ca mới mắc ung thư đại tràng là 50%, cho thấy hầu hết các trường hợp mắc bệnh ung thư đại tràng được phát hiện ở giai đoạn muộn, tiên lượng sống thấp và tỷ lệ tử vong cao. Nguyên nhân có thể do:
- Ung thư đại tràng thường không có triệu chứng, dấu hiệu ở giai đoạn sớm.
- Triệu chứng ung thư đại tràng thường bị nhầm lẫn với các bệnh lý tiêu hóa khác.
- Người dân chưa có thói quen tầm soát ung thư đại tràng định kỳ.
- Thói quen ăn uống, sinh hoạt hàng ngày không lành mạnh: uống nhiều rượu bia, hút thuốc lá, chế độ ăn nhiều chất béo, ít chất xơ, lười vận động,…
Vì vậy, Cô Bác, Anh Chị nên tầm soát ung thư đại tràng định kỳ, từ năm 40 tuổi và thực hiện 10 năm 1 lần để kịp thời phát hiện bệnh ở giai đoạn sớm.
Các khuyến cáo và phương pháp chẩn đoán ung thư đại tràng
Các khuyến cáo tầm soát ung thư đại tràng
Ung thư đại tràng có thể phòng ngừa được bằng việc phát hiện sớm thông qua các phương pháp tầm soát ung thư đại tràng định kỳ. Việc tuân thủ tầm soát ung thư đại tràng có thể làm giảm tỷ lệ tử vong do ung thư đại trực tràng ở Hoa Kỳ khoảng 50%.
Dưới đây là các khuyến cáo về tầm soát ung thư đại tràng của các tổ chức trên thế giới:
CÁC TỔ CHỨC | ĐỘ TUỔI BẮT ĐẦU TẦM SOÁT | PHƯƠNG PHÁP VÀ THỜI GIAN ĐỊNH KỲ |
1. Cơ quan Y tế dự phòng Hoa Kỳ (USPSTF), 2021 | - Khuyến cáo sàng lọc ung thư đại trực tràng cho người lớn từ 45 -75 tuổi không có triệu chứng bệnh và người có nguy cơ bệnh trung bình (tức là chưa có chẩn đoán trước đây bị ung thư đại trực tràng, polyp tuyến, hoặc bệnh viêm ruột, không có chẩn đoán cá nhân hoặc tiền sử gia đình đã biết có rối loạn di truyền khiến họ có nguy cơ cao bị ung thư đại trực tràng [chẳng hạn như hội chứng Lynch hoặc bệnh đa polyp tuyến gia đình]). - Người lớn 76 - 85 tuổi sẽ được sàng lọc có chọn lọc, dựa vào sức khoẻ tổng quát và lịch sử sàng lọc trước đây cũng như ý muốn của mỗi cá nhân. | - HSgFOBT hoặc FIT hàng năm. - Xét nghiệm hóa miễn dịch-DNA trong phân mỗi 1-3 năm. - Chụp cắt lớp vi tính (CT) đại tràng mỗi 5 năm. - Nội soi đại tràng Sigma bằng ống soi mềm mỗi 5 năm. - Nội soi đại tràng Sigma bằng ống soi mềm mỗi. 10 năm + FIT hàng năm Nội soi đại tràng toàn bộ mỗi 10 năm. |
2. Hiệp hội Tiêu hóa Hoa Kỳ (ACG), 2009 | - 50 tuổi. | - Nội soi đại tràng mỗi 10 năm 1 lần. |
3. Hiệp hội Ung thư Hoa Kỳ (ACS), 2018 | - 45 – 75 tuổi. - Trên 76 tuổi quyết định phụ thuộc vào mỗi cá nhân. | - gFOBT hoặc FIT hàng năm. - Nội soi đại tràng Sigma mỗi 5 năm. - Nội soi đại tràng toàn bộ mỗi 10 năm. - CT khung đại tràng mỗi 5 năm. |
4. Hiệp hội Ung thư Tây Ban Nha, 2014 | - 50 – 74 tuổi. | - gFOBT mỗi 1 – 2 năm. FIT hàng năm. - Nội soi đại tràng Sigma mỗi 5 năm. - Nội soi đại tràng toàn bộ mỗi 10 năm. |
5. Tổ chức tiêu hóa thế giới (WGO), 2007 | - 50 tuổi. | - Nội soi đại tràng mỗi 10 năm 1 lần. |
* Chú thích:
- gFOBT: Xét nghiệm tìm máu ẩn trong phân.
- HSgFOBT (High-sensitivity guaiac fecal occult blood test): Xét nghiệm tìm máu ẩn trong phân với độ nhạy cao.
- FIT: Xét nghiệm hóa miễn dịch phân.
Hướng dẫn của hội tiêu hóa Hoa Kỳ (ACG) khuyến cáo nội soi đại tràng toàn bộ là xét nghiệm sàng lọc ưu tiên. Các xét nghiệm sàng lọc khác được dùng cho những bệnh nhân từ chối nội soi tiêu hóa hoặc những người không đủ điều kiện kinh tế để nội soi. Người có họ hàng bậc 1 được chẩn đoán ung thư đại tràng (bố mẹ, anh chị em ruột, con) nên được nội soi đại tràng mỗi 5 năm, bắt đầu sàng lọc ở tuổi 40 hoặc sớm hơn 10 năm so với tuổi người trẻ nhất bị ung thư (nếu người bị ung thư trước 60 tuổi).
Phương pháp chẩn đoán ung thư đại tràng
Nội soi đại tràng kết hợp sinh thiết tìm tế bào ung thư là phương pháp chính xác nhất để chẩn đoán ung thư đại tràng nếu Cô Bác, Anh Chị có các dấu hiệu nghi ngờ.
Thông thường, bác sĩ sẽ thăm khám lâm sàng (hỏi chi tiết bệnh sử, khám sức khỏe tổng quát) và chỉ định các cận lâm sàng phù hợp như thực hiện xét nghiệm máu, xét nghiệm phân, chẩn đoán hình ảnh hay nội soi tiêu hóa phụ thuộc vào bệnh cảnh cụ thể, để xác định xem Cô Bác, Anh Chị có mắc bệnh không và nếu có bệnh thì ở mức độ nào.
> Tìm hiểu thêm: Nội soi đại tràng có được bảo hiểm chi trả không?
Khám lâm sàng
Khám lâm sàng là bước đầu tiên giúp bác sĩ nắm được thông tin bệnh sử, tình trạng bệnh lý cũng như sức khỏe hiện tại của Cô Bác, Anh Chị. Từ đó, bác sĩ sẽ đưa ra các chẩn đoán ban đầu cũng như chỉ định các cận lâm sàng phù hợp để tìm ra bệnh lý chính xác.

Một số thông tin Cô Bác, Anh Chị cần khai báo chính xác, cụ thể và chi tiết bao gồm:
- Các dấu hiệu, triệu chứng, biểu hiện có liên quan đến ung thư đại tràng đang xuất hiện.
- Các bệnh đang điều trị và loại thuốc đang sử dụng bao gồm thực phẩm chức năng.
- Các loại dị ứng mà cơ thể đã từng gặp phải?
- Các bệnh lý tiêu hóa đã từng mắc phải.
- Tiền sử gia đình đã có ai từng mắc bệnh ung thư hoặc bệnh tiêu hóa không?
- Chế độ ăn uống và rèn luyện sức khỏe như thế nào?
Bên cạnh đó, khi đến khám bệnh tại cơ sở y tế, Cô Bác, Anh Chị cũng nên mang theo hồ sơ khám bệnh, các loại giấy xét nghiệm, hình ảnh nội soi tiêu hóa trước đó để bác sĩ chẩn đoán chính xác hơn.
Sau khi nắm được tình trạng sức khỏe của Cô Bác, Anh Chị các bác sĩ sẽ chỉ định thực hiện các cận lâm sàng để chẩn đoán bệnh và có phương pháp điều trị phù hợp.
Cận lâm sàng chẩn đoán
Thông qua cận lâm sàng các bác sĩ sẽ xác định được nguyên nhân gây bệnh, vị trí tổn thương và mức độ nguy hiểm của ung thư đại tràng dựa vào kết quả xét nghiệm, nội soi và chẩn đoán hình ảnh.
Xét nghiệm ung thư đại tràng
Các xét nghiệm ung thư đại tràng bao gồm xét nghiệm công thức máu, xét nghiệm phân, xét nghiệm chức năng gan hoặc xét nghiệm CEA,… Trong đó, xét nghiệm phân là xét nghiệm ung thư đại tràng quan trọng.
Xét nghiệm phân giúp phát hiện máu ẩn trong phân của bệnh nhân, tìm ra những gen biến đổi có dấu hiệu là ung thư đại tràng, xét nghiệm phân gồm có 3 loại là gFOBT, FIT và DNA.
- Xét nghiệm tìm máu ẩn trong phân (gFOBT)
- Xét nghiệm hóa miễn dịch phân (FIT)
- Xét nghiệm DNA trong phân sẽ được kết hợp với FIT, các mẫu bệnh phẩm sẽ được gửi đến phòng thí nghiệm nhằm xác định các dấu hiệu có khả năng gây ung thư đại tràng.
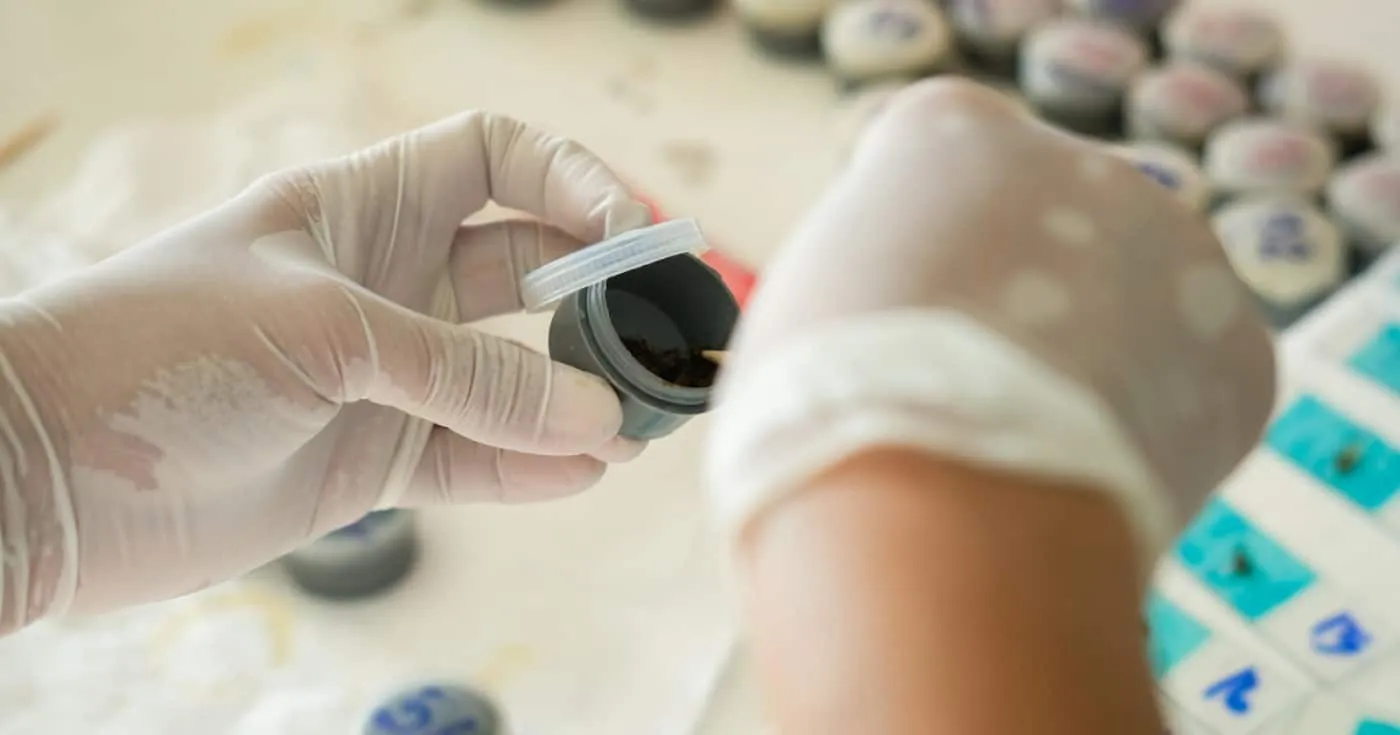
Hiện nay, FIT đã có nhiều ưu điểm hơn và đã thay thế phần lớn các xét nghiệm gFOBT. Kết quả xét nghiệm FIT không bị ảnh hưởng bởi thực phẩm và thuốc, đồng thời độ chính xác và độ nhạy cũng cao hơn.
Nếu bác sĩ có nghi ngờ hoặc cần loại trừ các bệnh lý tiêu hóa có liên quan khác thì Cô Bác, Anh Chị cần thực hiện thêm một vài xét nghiệm khác để tìm ra nguyên nhân và chẩn đoán bệnh chính xác hơn.
Nội soi ống tiêu hóa
Phụ thuộc vào các biểu hiện và triệu chứng của Cô Bác, Anh Chị mà các bác sĩ sẽ chỉ định phương pháp nội soi phù hợp. Một số phương pháp nội soi tiêu hóa thường được sử dụng bao gồm:
- Nội soi đại tràng sigma bằng ống nội soi mềm cung cấp hình ảnh trực tiếp của phần xa đại tràng, giúp bác sĩ có thể quan sát toàn bộ phần cuối đại tràng, trực tràng và hậu môn, xác định vị trí của các polyp và cắt bỏ chúng trong quá trình nội soi.
- Nội soi đại tràng toàn bộ (nội soi đại trực tràng) thường được ưu tiên xét nghiệm sàng lọc ngay từ đầu hoặc được chỉ định sau khi các xét nghiệm ít xâm lấn khác cho kết quả dương tính.
- Nội soi đại tràng dạng viên nang được thực hiện bằng cách cho bệnh nhân nuốt một camera mini có kích thước như một viên thuốc từ đó ghi lại hình ảnh thông qua quá trình di chuyển của viên nang trong thành ruột.
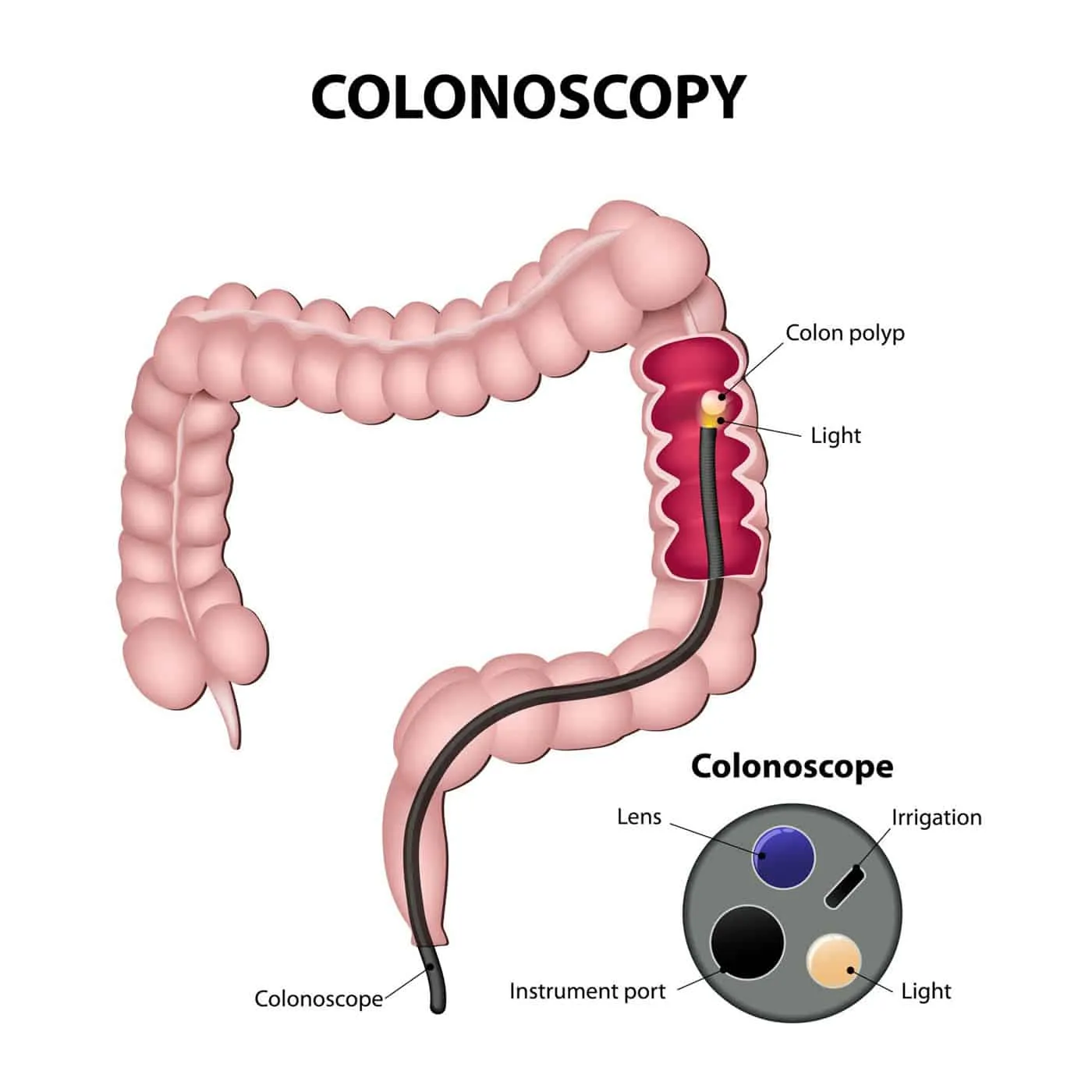
Nội soi là tiêu chuẩn vàng trong chẩn đoán và điều trị ung thư đại tràng, đây cũng là phương pháp giúp bác sĩ dễ dàng loại bỏ các polyp đại tràng, sinh thiết tế bào hoặc loại bỏ các yếu tố làm tăng nguy cơ gây bệnh ung thư đại tràng.
Mời Cô Chú, Anh Chị tìm hiểu thêm:
Chẩn đoán hình ảnh
Khi xác định Cô Bác, Anh Chị đã mắc ung thư đại tràng, bác sĩ sẽ chỉ định các phương pháp chẩn đoán hình ảnh khác để xác định giai đoạn và tình trạng di căn của các tế bào ung thư.
Một số phương tiện chẩn đoán hình ảnh thường được áp dụng như chụp CT, MRI, X-quang, siêu âm bụng / nội trực tràng cùng một số phương pháp khác nếu cần thiết.
- Chụp CT giúp bác sĩ nhận biết mức độ di căn của các khối u đại tràng đã lan sang các hạch bạch huyết xung quanh hay các cơ quan ở xa như gan, phổi,…
- Chụp cộng hưởng từ MRI cũng giống như chụp CT, MRI sẽ có thêm chất phản quang được đưa vào cơ thể trước khi chụp để có được hình ảnh rõ nét. MRI có thể phát hiện được các bất thường tại gan, não, tủy sống có khả năng lây lan ung thư.
- Siêu âm bụng / nội trực tràng giúp bác sĩ xác định các khối u đã lan đến gan, túi mật, tuyến tụy, hạch bạch huyết hoặc các cơ quan lân cận chưa.
Tuy các chẩn đoán hình ảnh có thể phát hiện được vị trí và kích thước của khối u tuy nhiên để xác định là khối u lành tính hay ác tính Cô Bác, Anh Chị vẫn cần thực hiện nội soi và sinh thiết mẫu bệnh học để phân tích và có phương pháp điều trị phù hợp.
Tiên lượng ung thư đại tràng
Tiên lượng ung thư đại tràng phụ thuộc vào giai đoạn bệnh khi phát hiện, mức độ xâm lấn, di căn của các tế bào đột biến. Nếu phát hiện ung thư đại tràng giai đoạn sớm, bệnh có thể được chữa khỏi hoàn toàn.
Hiệp hội Ung thư Hoa Kỳ dựa vào thông tin từ cơ sở dữ liệu của Chương trình Giám sát, Dịch tễ học và Kết quả cuối cùng (The Surveillance, Epidemiology, and End Results- SEER), được duy trì bởi Viện Ung thư Quốc gia (NCI), để cung cấp số liệu thống kê về khả năng sống sót của các loại ung thư khác nhau.
Cơ sở dữ liệu SEER theo dõi tỷ lệ sống sót tương đối trong 5 năm đối với ung thư đại tràng ở Hoa Kỳ, dựa trên mức độ di căn của ung thư. Tuy nhiên, cơ sở dữ liệu SEER không nhóm các bệnh ung thư theo các giai đoạn của AJCC TNM (giai đoạn 1, giai đoạn 2, giai đoạn 3,…). Thay vào đó, dữ liệu SEER sẽ nhóm các bệnh ung thư thành các giai đoạn khu trú, vùng và di căn xa:
- Giới hạn/Khu trú (Localized): Không có dấu hiệu cho thấy ung thư đã lan ra ngoài đại tràng.
- Vùng (Regional): Ung thư đã lan ra ngoài đại tràng đến các cấu trúc hoặc hạch bạch huyết lân cận.
- Di căn xa (Distant): Ung thư đã di căn đến các bộ phận xa của cơ thể như ung thư đại tràng di căn gan, phổi hoặc các hạch bạch huyết ở xa.
Số liệu này dựa trên những người được chẩn đoán mắc bệnh ung thư đại tràng từ năm 2010 đến năm 2016.
| Giai đoạn SEER | Tiên lượng sống sau 5 năm |
|---|---|
| Khu trú | 91% |
| Vùng | 72% |
| Di căn xa | 14% |
| Tất cả các giai đoạn SEER tổng hợp | 63% |
Tỷ lệ sống sót của ung thư đại tràng cho biết tỷ lệ phần trăm những người bị ung thư đại tràng vẫn còn sống sau một số năm nhất định. Ví dụ: Nếu tỷ lệ sống sót sau năm năm đối với ung thư đại tràng đã có di căn xa là 14%, điều đó có nghĩa là chỉ có 14% những người được chẩn đoán mắc bệnh ung thư đại tràng di căn xa vẫn còn sống sau năm năm kể từ lần chẩn đoán ban đầu. Tuy nhiên, nếu người bệnh được chẩn đoán và điều trị ở giai đoạn khu trú tại chỗ thì tỷ lệ sống sót đến 91%.
Tỷ lệ sống sót của ung thư đại tràng được sử dụng như một công cụ để giúp hiểu tiên lượng của bạn. Tuy nhiên, tỷ lệ sống sót chỉ là ước tính chung và không thể dự đoán chính xác bạn sẽ sống được bao lâu vì ngoài yếu tố di căn, còn các yếu tố khác cũng ảnh hưởng đến tiên lượng sống còn của người bệnh như: tuổi tác, tổng trạng sức khoẻ, loại ung thư, có bị tái phát hay biến chứng gì không (ví dụ tắc đại tràng).
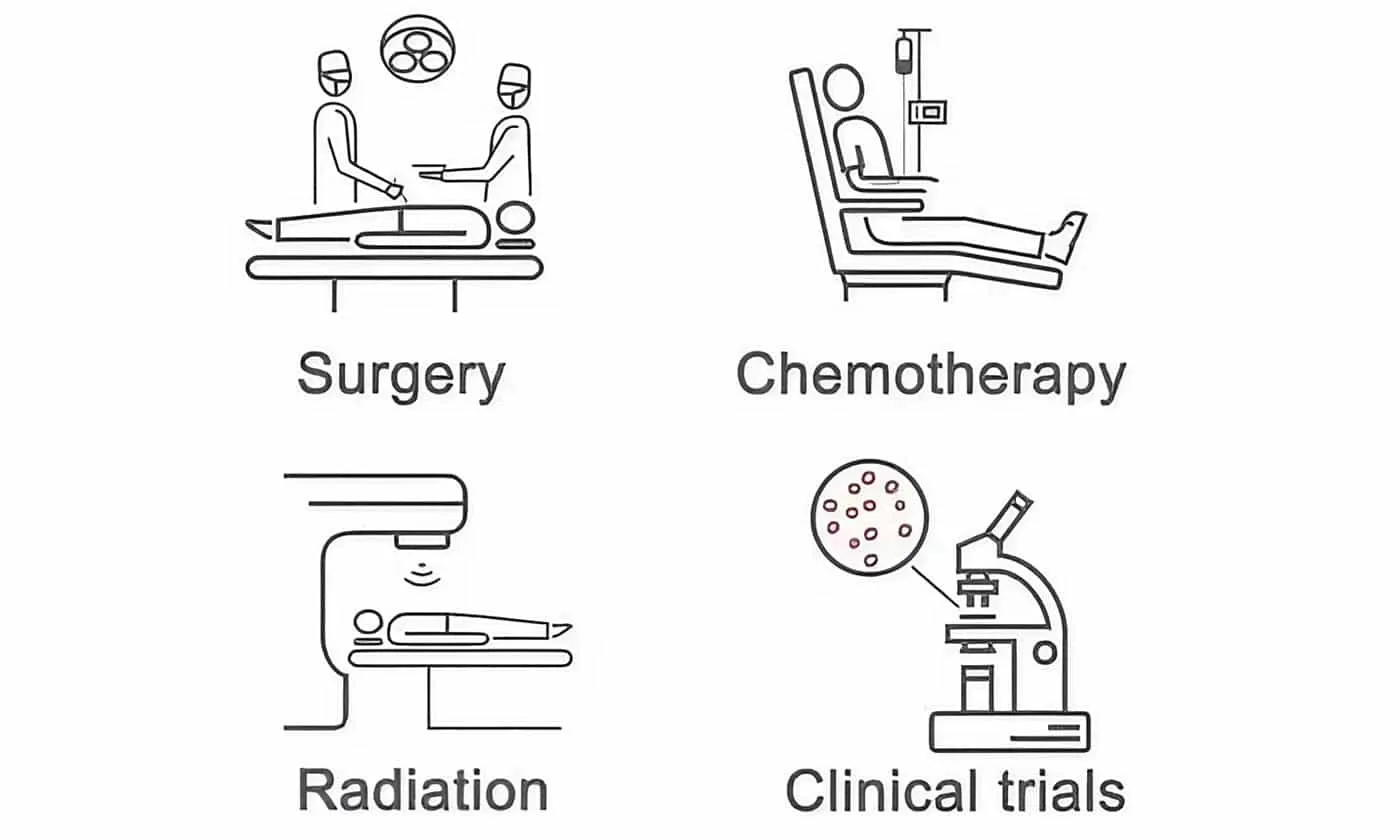
Phương pháp điều trị ung thư đại tràng
Phương pháp điều trị ung thư đại tràng phổ biến nhất là phẫu thuật và kết hợp với hóa trị và xạ trị nếu cần thiết. Phẫu thuật là tiêu chuẩn vàng trong điều trị ung thư đại tràng.
Phẫu thuật ung thư đại tràng
Phẫu thuật ung thư đại tràng có thể chữa khỏi hoàn toàn 70% các ca mắc bệnh khi khối u đại tràng chưa di căn và có kích thước không quá lớn. Phẫu thuật ung thư đại tràng giúp loại bỏ các polyp, tế bào, một đoạn ruột hoặc cơ quan bị ung thư, phụ thuộc vào vị trí, kích thước, mức độ xâm lấn của tế bào và tình trạng sức khỏe của bệnh nhân.
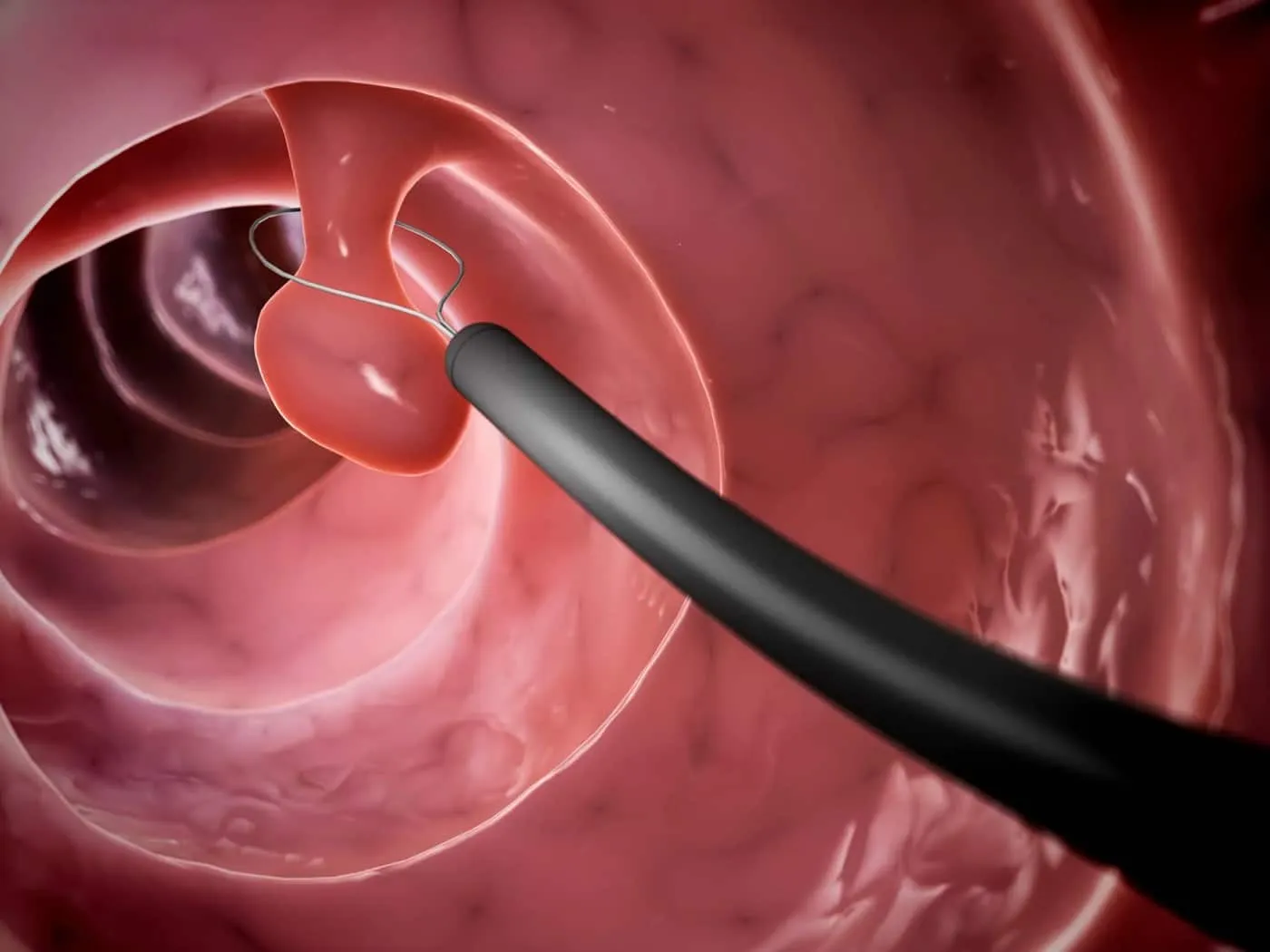
Các phương pháp phẫu thuật được sử dụng để điều trị ung thư đại tràng bao gồm phẫu thuật cắt bỏ và kỹ thuật phẫu thuật lạnh.
Phẫu thuật cắt bỏ
Phẫu thuật cắt bỏ giúp bác sĩ loại trừ các yếu tố gây ung thư như tế bào ung thư, khối u, các mô có nguy cơ phát triển thành ung thư và các hạch bạch huyết xung quanh.
- Cắt bỏ các khối u còn nhỏ từ bên trong đại tràng: nếu trong quá trình nội soi các bác sĩ phát hiện các khối u có thể cắt bỏ mà không gây ảnh hưởng đến các tế bào khác thì bác sĩ có thể cắt hoặc đốt polyp ngay trong ống tiêu hóa.
- Cắt bỏ một phần hoặc toàn bộ đại tràng: thủ thuật được thực hiện phụ thuộc vào vị trí, kích thước của các khối u. Sau khi mổ ung thư đại tràng, cắt bỏ một phần ruột già bị tổn thương, các bác sĩ sẽ nối 2 đầu ruột lành lại với nhau để đảm bảo chức năng tiêu hóa vẫn hoạt động bình thường. Ngoài ra, bác sĩ cũng có thể tạo một ống tiêu hóa nhân tạo và gắn vào hậu môn nếu phải cắt bỏ toàn bộ đại tràng gọi là phẫu thuật nối kết tràng.
Phẫu thuật lạnh
Phẫu thuật lạnh là phương pháp tiêu diệt tế bào ung thư bằng nhiệt độ cực lạnh như Nitơ lỏng. Bác sĩ sẽ tiêm khí lạnh vào khối u làm đông lạnh các mô sau đó sẽ rã đông chúng, quy trình này được lặp đi lặp lại nhiều lần.
Phẫu thuật lạnh được cho là có nhiều lợi thế hơn so với các phẫu thuật ung thư đại tràng truyền thống và xạ trị. Một số ưu điểm của phương pháp phẫu thuật lạnh như bệnh nhân mất máu ít, thời gian nằm viện ngắn, hồi phục nhanh, ít sưng hơn so với mổ ung thư đại tràng thông thường. Tuy nhiên, bệnh nhân có thể gặp các biến chứng như nhiễm trùng ống tiêu hóa, đau nhức sau khi điều trị, để lại sẹo,…
Hóa trị ung thư đại tràng
Hóa trị ung thư đại tràng là phương pháp sử dụng thuốc để tiêu diệt các tế bào ung thư, thường được thực hiện sau khi phẫu thuật nếu khối u lớn và tiếp tục di căn đến hạch bạch huyết. Phương pháp này cũng có thể được áp dụng trước phẫu thuật để thu nhỏ kích thước khối u giúp bác sĩ loại bỏ dễ dàng hơn.
Phương pháp hóa trị phổ biến nhất là truyền thuốc qua tĩnh mạch hoặc uống các loại thuốc trị ung thư đại tràng bằng viên nén hoặc viên nang. Bệnh nhân sẽ phải tiêm thuốc theo liệu trình của phác đồ điều trị. Trong một số trường hợp, bệnh nhân sẽ phải kết hợp cả hóa trị và xạ trị để mang lại hiệu quả điều trị cao hơn.
Nhược điểm: Các loại thuốc hóa trị có thể tấn công tế bào khỏe mạnh trong cơ thể, gây ra tác dụng phụ như rụng tóc, buồn nôn, lở miệng, cảm thấy mệt mỏi, chán ăn, dễ bị ốm,…
Xạ trị ung thư đại tràng
Xạ trị ung thư đại tràng là phương pháp dùng các tia bức xạ như tia X, tia Proton để thu nhỏ hoặc tiêu diệt các tế bào ung thư giúp phẫu thuật loại bỏ nó dễ dàng hơn.
Nếu phương pháp phẫu thuật loại bỏ khối u không khả quan thì xạ trị sẽ giúp làm giảm các triệu chứng. Có 2 phương pháp xạ trị:
- Xạ trị từ bên ngoài: bằng cách sử dụng thiết bị xạ trị bắn các tia bức xạ đến các tế bào ung thư từ bên ngoài cơ thể.
- Xạ trị từ bên trong hay xạ trị áp sát: bằng cách cấy nguồn chất phóng xạ trực tiếp hoặc gần khối u vào bên trong cơ thể. Từ đó, các thiết bị này sẽ phát ra chất phóng xạ đến khối u cần điều trị.
Ngoài ra, xạ trị bên ngoài là phương pháp giảm nhẹ các triệu chứng và cải thiện chất lượng cuộc sống của bệnh nhân. Bác sĩ sẽ đưa ra phác đồ xạ trị dựa trên tình trạng sức khỏe bệnh nhân và giai đoạn tiến triển bệnh.
Nhược điểm của phương pháp xạ trị sẽ khiến người bệnh cảm thấy đau và rát trên vùng da bị chùm tia bức xạ chiếu vào, đau khi đi tiêu tiểu, xuất hiện máu lẫn trong phân,…
Kỹ thuật sóng cao tần
Kỹ thuật sóng cao tần RFA (Radiofrequency Ablation) là kỹ thuật dùng sóng cao tần tiêu diệt các khối u bằng nhiệt do ma sát của các ion trong mô dưới tác động của dòng điện tần số sóng âm thanh.
Dòng điện được truyền vào khối u thông qua một điện cực kim loại từ đó phát ra nhiệt. Nhiệt độ sẽ khiến các tế bào ác tính bị mất nước, khô dần và khiến chúng bị hoại tử. Tùy thuộc vào kích thước của khối u mà bác sĩ sẽ thực hiện đốt nhiệt nhiều lần để có thể loại bỏ khối u hoàn toàn.
Ưu điểm của kỹ thuật RFA là ít gây biến chứng nặng, tỷ lệ biến chứng nhẹ chỉ nằm trong khoảng 2% đến 3%.
Liệu pháp nhắm mục tiêu
Liệu pháp nhắm mục tiêu thường sẽ sử dụng các loại thuốc đặc trị tập trung vào các bất thường trong tế bào ung thư nhằm ngăn chặn và tiêu diệt các tế bào ác tính, phương pháp này có ưu điểm là ít gây hại cho các tế bào khỏe mạnh xung quanh so với hóa trị và xạ trị. Các liệu pháp nhắm mục tiêu điều trị ung thư đại tràng bao gồm kháng thể đơn dòng và thuốc ức chế tạo mạch.
Kháng thể đơn dòng
Kháng thể đơn dòng là các protein của hệ thống miễn dịch được tạo ra trong phòng thí nghiệm để điều trị các bệnh bao gồm ung thư.
Các kháng thể này được tiêm vào cơ thể bệnh nhân và liên kết với các tế bào ác tính hoặc tế bào hỗ trợ phát triển ung thư. Từ đó, chúng ngăn chặn sự phát triển, khả năng lây lan và tiêu diệt tế bào ung thư.
Kháng thể đơn dòng có thể tiêm đơn lẻ hoặc kết hợp với các loại thuốc điều trị, chất phóng xạ trực tiếp đến tế bào ung thư.
Có nhiều loại kháng thể đơn dòng khác nhau như:
- Liệu pháp ức chế yếu tố tăng trưởng nội mô mạch máu (VEGF): tế bào ung thư tạo ra một chất gọi là VEGT làm hình thành các mạch máu mới khiến tế bào ung thư phát triển. Kháng thể VEGF giúp ngăn chặn sự hình thành các mạch máu mới, tiêu diệt các tế bào ung thư.
- Liệu pháp ức chế thụ thể yếu tố tăng trưởng biểu bì (EGFR): là các protein được tìm thấy trên bề mặt của các tế bào kể cả tế bào ung thư. Chất ức chế EGFR giúp ngăn chặn các thụ thể và sự phát triển không kiểm soát của các mô gắn vào tế bào ung thư.
Thuốc ức chế tạo mạch
Thuốc ức chế tạo mạch giúp ngăn chặn sự phát triển của các mạch máu mà khối u cần để phát triển. Một số loại thực hiện theo cơ chế ngăn chặn enzym cần thiết cho sự phát triển của các yếu tố tăng trưởng nội mô mạch máu.
Trong đó, một số có tác dụng trong việc ngăn chặn hoạt động của một số protein bao gồm cả yếu tố tăng trưởng nội mô mạch máu. Điều này giúp ngăn chặn và tiêu diệt các tế bào ung thư đồng thời ngăn sự hình thành các mạch máu mới để phát triển khối u.
Lưu ý: Bệnh nhân chỉ sử dụng thuốc điều trị ung thư đại tràng sau khi được thăm khám và theo phác đồ điều trị của bác sĩ.
Liệu pháp miễn dịch
Liệu pháp miễn dịch là phương pháp điều trị ung thư đại tràng sử dụng chính hệ thống miễn dịch của cơ thể bệnh nhân để chống lại ung thư. Các kháng thể tự nhiên hoặc nhân tạo giúp thúc đẩy, chỉ đạo và khôi phục khả năng phòng thủ của cơ thể chống lại ung thư.
Cách chăm sóc người bệnh ung thư đại tràng
Người bệnh ung thư đại tràng cần được theo dõi sau điều trị và chăm sóc một cách đặc biệt trong ăn uống cũng như trong sinh hoạt thường ngày.
Theo dõi sau điều trị
Theo dõi sau điều trị nhằm đánh giá đáp ứng điều trị, đồng thời phát hiện sớm tỷ lệ tái phát của ung thư, từ đó đưa ra phương pháp điều trị kịp thời. Lịch trình theo dõi có thể bao gồm:
- Khám lâm sàng và thử marker CEA định kỳ mỗi 3 – 6 tháng trong 3 năm đầu sau phẫu thuật cắt bỏ khối u, và mỗi 6 tháng vào năm thứ 4 và 5.
- Chụp CT hàng năm (ngực, bụng, chậu) và duy trì ít nhất trong 3 năm đầu sau phẫu thuật.
- Nội soi đại tràng toàn bộ 1 năm sau. Nếu kết quả bình thường thì người bệnh cần nội soi đại tràng định kỳ mỗi 3 – 5 năm, tùy thuộc vào kết quả của nội soi lần trước.
Chế độ ăn uống
Nhìn chung, chưa có nghiên cứu chính thức nào cho rằng chế độ ăn uống giúp giảm nguy cơ ung thư đại tràng tái phát. Tuy nhiên, chế độ ăn uống lành mạnh sẽ giúp người bệnh cải thiện sức khỏe và giảm nguy cơ mắc một số vấn đề sức khỏe khác. Cụ thể:
- Ăn nhiều rau xanh, trái cây và ngũ cốc nguyên hạt.
- Hạn chế ăn nhiều đồ ngọt, chất béo và thịt đỏ hoặc thịt chế biến sẵn.
- Hạn chế tối đa rượu, bia.
Lối sống, sinh hoạt
- Duy trì cân nặng ổn định.
- Hoạt động thể chất thường xuyên.
- Ngừng hút thuốc lá.
- Hạn chế căng thẳng hay lo lắng.

Những điểm cần lưu ý
Phương pháp phòng ngừa ung thư đại tràng
Để phòng ngừa ung thư đại tràng, giảm tỷ lệ mắc bệnh và phát hiện các dấu hiệu, triệu chứng ở giai đoạn sớm, bác sĩ khuyến cáo Cô Bác, Anh Chị nên thực hiện các biện pháp sau:
- Tầm soát ung thư đại tràng và nội soi tiêu hóa định kỳ mỗi 5 – 10 năm 1 lần theo khuyến cáo của bác sĩ.
- Đối với trường hợp có tiền sử đã mắc bệnh lý tiêu hóa hoặc nằm trong nhóm đối tượng có nguy cơ cao, nên thực hiện tầm soát sớm và được theo dõi bởi bác sĩ chuyên khoa.
- Xây dựng thói quen sống lành mạnh, rèn luyện sức khỏe (tăng cường vận động tối thiểu 30 phút mỗi ngày).
- Ăn nhiều trái cây, rau củ quả chứa nhiều chất xơ và ngũ cốc nguyên hạt.
- Duy trì cân nặng hợp lý, chọn một chế độ ăn uống lành mạnh và khoa học, ít chất béo.
- Hạn chế sử dụng các loại thịt đỏ, thịt đã qua chế biến, thực phẩm chiên, nướng.
- Ngưng hút thuốc lá.
- Hạn chế sử dụng rượu bia và thức uống có cồn (không vượt quá 350ml mỗi ngày).
- Hạn chế căng thẳng kéo dài, kiểm soát tốt bệnh đái tháo đường.
Những điều cần lưu ý về ung thư đại tràng
- Ung thư đại tràng rất phổ biến, thường phát triển từ polyp tuyến và có thể chữa khỏi hoàn toàn nếu được phát hiện ở giai đoạn sớm.
- Người lớn trên 45 tuổi nên đăng ký khám tầm soát ung thư tiêu hóa định kỳ hoặc nội soi đại – trực tràng mỗi 5 – 10 năm 1 lần theo khuyến cáo của bác sĩ.
- Phác đồ điều trị ung thư đại tràng có thể bao gồm phẫu thuật cắt bỏ, kết hợp với hóa xạ trị và sử dụng các loại thuốc đặc trị.
- Tiên lượng sống còn có thể thay đổi phụ thuộc vào giai đoạn bệnh của từng bệnh nhân.
- Để phòng ngừa ung thư đại tràng Cô Bác, Anh Chị nên chọn một lối sống khoa học và chế độ ăn uống hợp lí.
- Đến gặp bác sĩ ngay khi cơ thể có các triệu chứng hoặc biểu hiện bất thường về tiêu hóa.
Chế độ ăn uống có khiến khối u phát triển không?
Hiện nay, vẫn chưa có bằng chứng rõ ràng cho thấy chế độ ăn uống hoặc các thực phẩm đưa vào cơ thể ảnh hưởng đến sự phát triển của các khối u.
Tuy nhiên, chế độ ăn uống không lành mạnh và tình trạng sức khỏe không tốt có thể là yếu tố nguy cơ của ung thư. Sau đây là một số lưu ý trong chế độ ăn dành cho người bệnh ung thư:
- Không ăn quá nhiều các loại thực phẩm có khả năng gây ung thư như: đường tinh luyện, thịt đã qua chế biến (ướp muối, thịt đông, hun khói), thịt đỏ, xúc xích, giăm bông,…
- Bên cạnh đó, thừa cân, béo phì có khả năng rất lớn gây nên các bệnh ung thư. Vì vậy, Cô Bác, Anh Chị cần một chế độ ăn uống khoa học, đầy đủ chất dinh dưỡng, phù hợp với cơ thể kèm theo chế độ tập luyện thể dục hợp lý giúp giảm lượng calo hấp thụ, tránh béo phì.
- Một số thực phẩm hỗ trợ chống lại căn bệnh ung thư như: rau xanh, trái cây, đậu và các loại hạt, dầu olive, tỏi, cá, thực phẩm chức năng và các sản phẩm từ bơ sữa tách béo.
Bệnh nhân ung thư được bác sĩ khuyến khích khám sức khỏe định kỳ mỗi 6 tháng 1 lần, tuân theo một chế độ ăn uống lành mạnh và cân bằng để duy trì chất lượng cuộc sống, hỗ trợ sức khỏe tốt nhất.
Nhận biết dấu hiệu ung thư đại tràng sớm như thế nào?
Ung thư đại tràng không có biểu hiện, dấu hiệu nhận biết cụ thể trong giai đoạn sớm. Tuy nhiên, Cô Bác, Anh Chị nên đi khám hoặc tầm soát ung thư ngay nếu như có các dấu hiệu hoặc triệu chứng sau đây:
- Cân nặng thay đổi đột ngột không rõ nguyên nhân.
- Đau bụng thường xuyên, đầy bụng, khó tiêu, táo bón hoặc tiêu chảy kéo dài.
- Ăn uống không tiêu, thường xuyên chướng bụng, đầy hơi hoặc đau.
- Đi ngoài phân nhỏ, trong phân có máu.
- Khó nuốt, thường tức ngực và cảm giác vướng ở họng khi ăn.
- Mệt mỏi, căng thẳng, chóng mặt, thường bị co thắt dạ dày.
Làm thế nào để phát hiện sớm ung thư đại tràng?
Để phát hiện sớm ung thư đại tràng, giúp Cô Bác, Anh Chị có phương pháp can thiệp kịp thời, ngăn ngừa các biến chứng và hạn chế chi phí điều trị, bác sĩ khuyến cáo nên thực hiện các biện pháp sau:
- Khám tầm soát ung thư đại tràng, kiểm tra sức khỏe tổng quát định kỳ, đặc biệt là các nhóm đối tượng có nguy cơ cao, xuất hiện các triệu chứng hoặc đã từng mắc các bệnh về đại tràng.
- Người lớn trên 45 tuổi nên nội soi đại tràng mỗi 10 năm 1 lần.
- Người lớn trên 45 tuổi nên xét nghiệm tìm máu ẩn trong phân mỗi năm và nội soi đại tràng sigma bằng ống soi mềm mỗi 5 năm 1 lần.
- Những người có thể trạng gầy ốm, sụt cân bất thường không rõ nguyên nhân, có các bệnh liên quan đến đại tràng như đau bụng mạn tính, đi ngoài ra máu, viêm loét đại tràng,… nên đi kiểm tra sức khoẻ ngay.
- Mọi đối tượng, độ tuổi, giới tính đều nên đăng ký khám sức khỏe tổng quát định kỳ mỗi 6 – 12 tháng 1 lần.
Theo đó, nội soi là một trong những phương pháp giúp tầm soát ung thư đại tràng hiệu quả. Tuy nhiên, theo tạp chí khoa học Nature, tỷ lệ bỏ sót polyp tuyến qua nội soi thường lên tới 24%. Như vậy, hiệu quả chẩn đoán có sự khác nhau giữa dịch vụ, quy trình tầm soát và nội soi.
Hội Tiêu Hóa Hoa Kỳ và Đồng Thuận Châu Á khuyến khích thực hiện phương pháp Nội Soi Không Đau (Nội Soi Tiền Mê) để tăng tỷ lệ phát hiện các tổn thương.
Hiện nay, Endo Clinic là một trong những đơn vị đủ tiêu chuẩn để được Sở Y Tế TP.HCM cấp phép thực hiện Nội Soi Không Đau (Nội Soi Tiền Mê) với máy móc hiện đại, quy trình nội soi theo tiêu chuẩn thế giới. Đội ngũ 100% Bác sĩ Nội soi tại Endo Clinic được tập huấn chuyên sâu về nội soi chẩn đoán bệnh lý ống tiêu hoá và tầm soát ung thư sớm của ống tiêu hóa.
Với dịch vụ Nội Soi Không Đau, Endo Clinic cam kết tỷ lệ chẩn đoán nguyên nhân gây bệnh chính xác lên tới 90% – 95% và tầm soát ung thư chính xác lên tới 95% – 99%.
Câu hỏi thường gặp
Ung thư đại tràng sống được bao lâu?
Ung thư đại tràng nếu phát hiện sớm, điều trị kịp thời thì tỷ lệ chữa khỏi có thể lên đến 100%. Người bệnh nên đi thăm khám với Bác sĩ để được tư vấn chi tiết và có phác đồ điều trị phù hợp.
Dấu hiệu nhận biết ung thư đại tràng là gì?
Triệu chứng ung thư đại tràng phổ biến như đi tiêu nhiều lần, thường xuyên tiêu chảy hoặc táo bón kéo dài trong vài ngày, xuất huyết tiêu hóa, đau và khó chịu ở vùng bụng, đầy hơi, chướng bụng, cơ thể mệt mỏi, chán ăn, sụt cân không rõ lý do,…
Làm sao để phát hiện ung thư đại tràng sớm?
Tầm soát ung thư đại tràng là giải pháp hữu hiệu giúp phát hiện ung thư đại tràng từ giai đoạn sớm. Cô Bác, Anh Chị nên tầm soát ung thư đại tràng từ năm 40 tuổi và thực hiện 10 năm/lần.
Tài liệu tham khảo
- Trung Tâm Nội Soi Tiêu Hóa – Endo Clinic
- Carmella Wint and Jennifer Nelson. Colorectal (Colon) Cancer. 21 08 2020. https://www.healthline.com/health/colon-cancer (đã truy cập 07 28, 2021).
- Livstone, Elliot M. Ung thư đại trực tràng. 10 2017. https://www.msdmanuals.com/vi/chuyên-gia/rối-loạn-tiêu-hóa/các-khối-u-đường-tiêu-hóa/ung-thư-đại-trực-tràng (đã truy cập 07 28, 2021).
- Mayo Clinic Staff. Colon Cancer. 11 06 2021. https://www.mayoclinic.org/diseases-conditions/colon-cancer/symptoms-causes/syc-20353669 (đã truy cập 07 28, 2021).
- Smith, Michael W. Colorectal Cancer Guide. 17 09 2020. https://www.webmd.com/colorectal-cancer/guide/colorectal-polyps-cancer (đã truy cập 07 28, 2021).
- The American Cancer Society medical and editorial content team. Survival Rates for Colorectal Cancer. 29 01 2021. https://www.cancer.org/cancer/colon-rectal-cancer/detection-diagnosis-staging/survival-rates.html (đã truy cập 08 09, 2021).
- Tomislav Dragovich, MD, PhD. Colon Cancer. 15 05 2023 https://emedicine.medscape.com/article/277496-overview?reg=1 (đã truy cập 18 05, 2023).
- Ban biên tập Hiệp Hội Ung Thư Hoa Kỳ. Living as a Colorectal Cancer Survivor. 16 03 2022 https://www.cancer.org/cancer/types/colon-rectal-cancer/after-treatment/living.html (đã truy cập 18 05, 2023).








