Barrett thực quản là một biến chứng của bệnh trào ngược dạ dày – thực quản (GERD). Bệnh nhân mắc bệnh Barrett thực quản có nguy cơ phát triển thành ung thư thực quản cao gấp 30 – 125 lần so với người bình thường. Mời Cô Bác, Anh Chị tìm hiểu chi tiết hơn về bệnh Barrett thực quản là gì, nguyên nhân, triệu chứng, chẩn đoán và điều trị.
Theo một số khảo sát tại Trung tâm tầm soát Ung thư Thompson tại Hoa Kỳ:
- Tỷ lệ mắc bệnh Barrett thực quản trong dân số nói chung là 1,6% (khoảng 3,3 triệu người ở Hoa Kỳ).
- Khoảng 10% – 20% bệnh nhân mắc GERD mạn tính có Barrett thực quản và 44% các trường hợp mắc Barrett thực quản không có các triệu chứng GERD nghiêm trọng.
- Barrett thực quản đoạn ngắn dưới 3cm phổ biến hơn Barrett đoạn dài.
- Nguy cơ tử vong do phẫu thuật cắt bỏ thực quản vì Barrett trung bình khoảng 2% (dao động từ 0 – 4%).
- Tỷ lệ sống sót sau 5 năm đối với ung thư biểu mô tuyến thực quản giai đoạn cuối là 13%.

Tổng quan về bệnh Barrett thực quản
Barrett thực quản là một biến chứng của bệnh trào ngược dạ dày – thực quản (GERD) và có nguy cơ phát triển thành ung thư biểu mô tuyến thực quản. Mặc dù tỷ lệ ung thư hóa thấp nhưng người bệnh vẫn nên kiểm tra sức khỏe định kỳ và tầm soát ung thư tiêu hóa cẩn thận, giúp phát hiện các tế bào ung thư trong giai đoạn sớm để can thiệp điều trị triệt để.
Bệnh Barrett thực quản là gì?
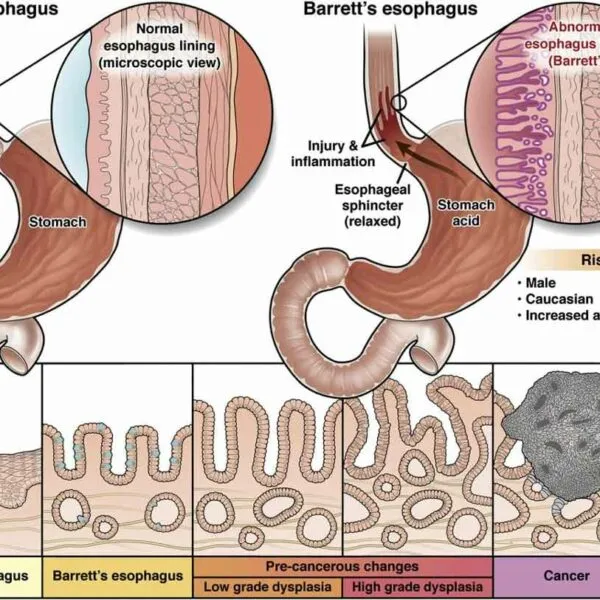
Bệnh Barrett thực quản (tên tiếng Anh: Barrett’s esophagus) là tình trạng các tế bào lớp niêm mạc phẳng màu hồng của thực quản bị tổn thương do trào ngược axit và bị thay thế bằng các tế bào tương tự như niêm mạc ruột. Theo thời gian, do lão hóa hoặc thói quen ăn uống, lối sống không lành mạnh khiến cơ vòng thực quản dưới (LES) bị suy yếu, co giãn không đúng dẫn đến axit bên trong dạ dày trào ngược lên thực quản. Một số triệu chứng thường thấy ở người mắc bệnh trào ngược dạ dày – thực quản như ợ chua, ợ nóng, nôn trớ, nóng rát vùng ngực, tức ngực,…
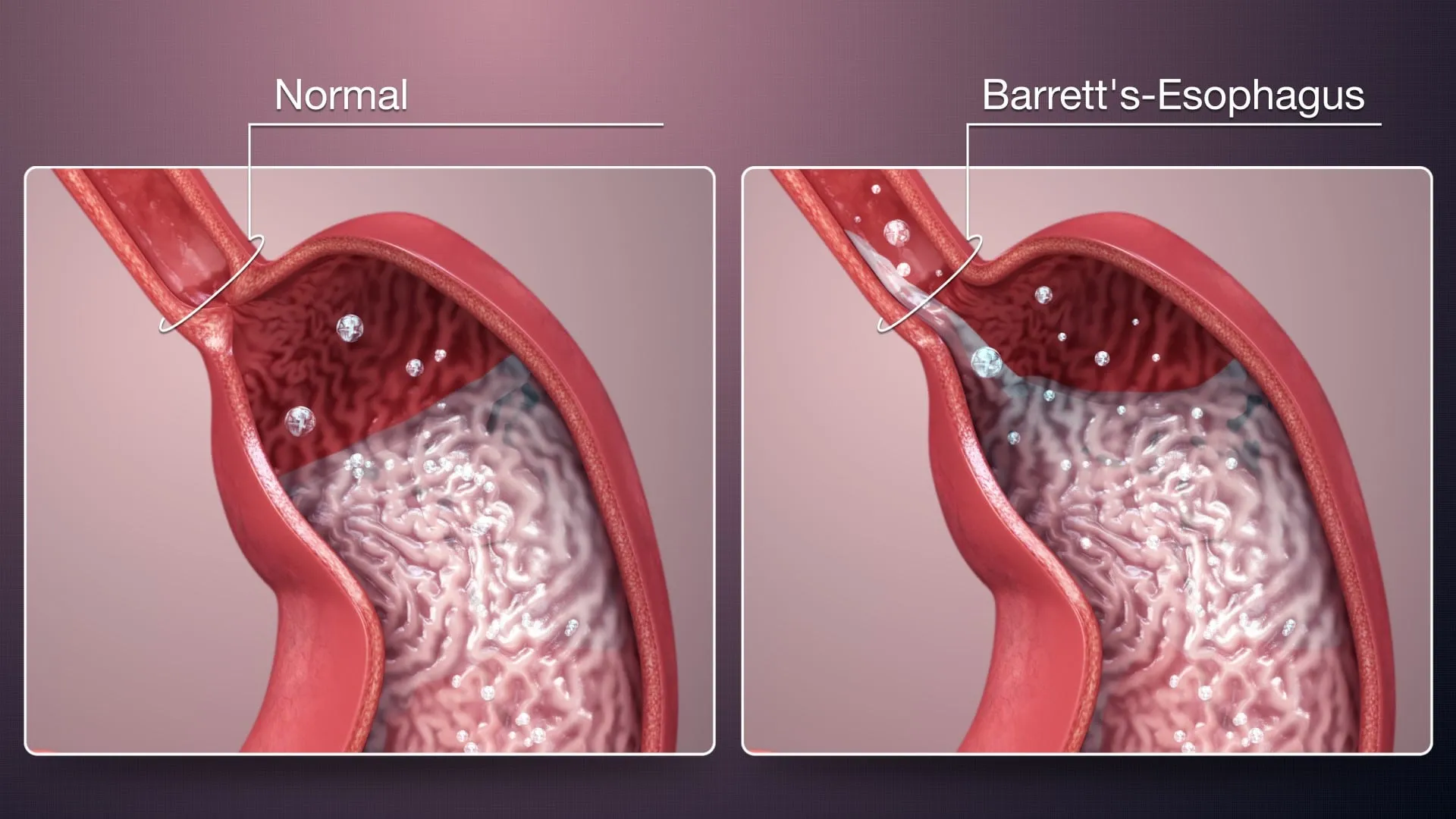
Bệnh Barrett thực quản có nguy hiểm không?
Barrett thực quản có thể làm tăng nguy cơ mắc ung thư thực quản trong tương lai. Tuy nhiên, tỷ lệ này rất thấp ở khoảng 5% bệnh nhân phát triển thành ung thư thực quản trong vòng 5 – 8 năm sau khi được chẩn đoán. Do đó, người bệnh cần thăm khám định kỳ theo chỉ định bác sĩ để theo dõi sự tiến triển của các tế bào tiền ung thư (tế bào loạn sản). Phát hiện ung thư thực quản ở giai đoạn sớm giúp tăng hiệu quả điều trị, hạn chế các phương pháp điều trị xâm lấn.
Ngoài ra, bệnh Barrett thực quản không có bất cứ triệu chứng cụ thể và thường dễ nhầm lẫn với bệnh trào ngược dạ dày – thực quản, chỉ khoảng 10% những người có dấu hiệu triệu chứng của bệnh trào ngược dạ dày – thực quản mạn tính phát triển thành thực quản Barrett.
Yếu tố nguy cơ và nguyên nhân gây bệnh Barrett thực quản
Nguyên nhân bệnh Barrett thực quản vẫn chưa được chẩn đoán chính xác. Tuy nhiên, phần lớn Barrett thực quản được tìm thấy ở người mắc bệnh trào ngược dạ dày – thực quản mạn tính. Bệnh nhân bị bệnh trào ngược dạ dày – thực quản có nguy cơ mắc bệnh Barrett thực quản cao gấp 3 – 5 lần người bình thường.
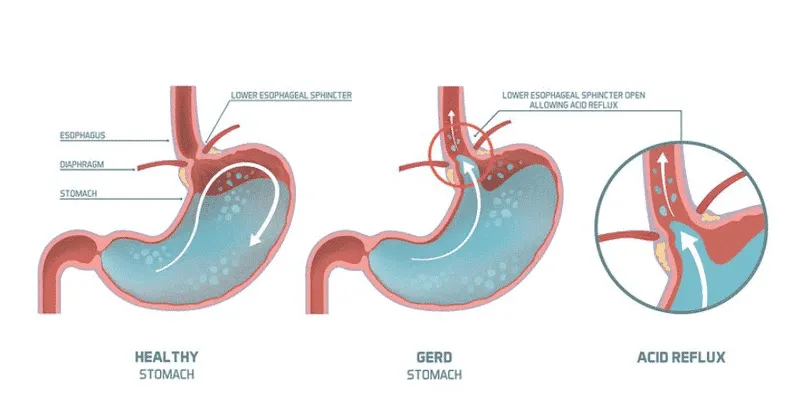
Tuy nhiên, một số bệnh nhân mắc Barrett thực quản hoàn toàn không biểu hiện triệu chứng trào ngược. Dù đôi khi không gây ra triệu chứng rõ ràng, dịch vị axit từ dạ dày trào ngược lên thực quản lâu ngày làm tổn thương lớp biểu mô thực quản và gây ra những thay đổi lớn ở cấu trúc niêm mạc, từ đó hình thành thực quản Barrett.
Yếu tố làm tăng nguy cơ gây bệnh Barrett thực quản là gì?
Một số yếu tố làm tăng nguy cơ mắc bệnh Barrett thực quản bao gồm:
- Tiền sử gia đình: nếu người thân trong gia đình của Cô Bác, Anh Chị đã từng hoặc đang mắc bệnh Barrett thực quản thì tỷ lệ Cô Bác, Anh Chị mắc phải bệnh lý này cũng sẽ tăng lên, kéo theo tỷ lệ bị ung thư thực quản cũng gia tăng.
- Giới tính: Nam giới có nguy cơ mắc bệnh cao hơn nữ giới.
- Người da trắng thường sẽ có nguy cơ mắc bệnh Barrett thực quản cao hơn các chủng tộc khác.
- Tuổi tác: Barrett thực quản thường được chẩn đoán ở người trung niên và lớn tuổi, tuổi trung bình khi được chẩn đoán khoảng 55 tuổi.
- Ợ chua mạn tính hoặc sử dụng các loại thuốc kháng axit, thuốc ức chế bơm proton kéo dài có thể làm tăng nguy cơ mắc bệnh.
- Người nhiễm khuẩn Hp (Helicobacter pylori).
- Lối sống: những người hút thuốc lá thường xuyên có tỷ lệ mắc bệnh thực quản Barrett cao hơn nhóm người không hút thuốc lá.
- Thừa cân, béo phì: chất béo tích tụ xung quanh vùng bụng cũng làm tăng nguy cơ mắc bệnh.
Yếu tố làm tiến triển Barrett thực quản là gì?
Một số yếu tố có thể làm trầm trọng thêm bệnh thực quản Barrett, bao gồm:
- Thường xuyên sử dụng rượu bia, thức uống có cồn, thuốc lá hoặc bị ảnh hưởng bởi khói thuốc lá.
- Lạm dụng các loại thuốc NSAIDs hoặc aspirin.
- Chế độ ăn uống không điều độ, không khoa học, ăn quá nhiều chất béo bão hòa, thức ăn cay nóng.
- Sau khi ăn thường đi ngủ hoặc nằm ngay.
Dấu hiệu và triệu chứng bệnh Barrett thực quản
Dấu hiệu và triệu chứng Barrett thực quản thường không biểu hiện cụ thể, người bệnh thường có những triệu chứng từ các bệnh lý liên quan như ợ chua, ợ nóng, nuốt khó, buồn nôn,…
Triệu chứng bệnh Barrett thực quản là gì?
Thông thường bệnh Barrett thực quản sẽ không gây ra các triệu chứng, thay vào đó sẽ có các biểu hiện đến từ các bệnh lý liên quan như:
- Ợ chua xảy ra ít nhất 2 lần một tuần là dấu hiệu quan trọng nhất.
- Ợ nóng, trào ngược axit, cảm giác nóng rát thượng vị.
- Buồn nôn, nôn ói.
- Nuốt khó, nuốt đau.
- Luôn có cảm giác thức ăn vướng lại trong thực quản (nuốt vướng).
- Đau họng liên tục, có vị chua trong miệng hoặc hơi thở có mùi.
- Sụt cân không rõ nguyên nhân.
- Tiêu ra máu.
- Viêm thanh quản hoặc khàn giọng.
Dấu hiệu cảnh báo cần thăm khám ngay
Trong các trường hợp Cô Bác, Anh Chị bị ợ nóng, ợ chua, ợ trớ hoặc trào ngược axit kéo dài liên tục hơn 5 năm thì Cô Bác, Anh Chị nên liên hệ với bác sĩ để được tư vấn, thăm khám và chẩn đoán trình trạng sức khỏe.
Hãy đến ngay cơ sở y tế gần nhất để được chăm sóc nếu như Cô Bác, Anh Chị xuất hiện các dấu hiệu sau:
- Đau ngực.
- Khó nuốt.
- Nôn ra máu đỏ tươi hoặc nâu đen giống bã cà phê.
- Tiêu phân màu đen hay màu hắc ín.
- Sụt cân không chủ ý.
Chẩn đoán bệnh Barrett thực quản
Chẩn đoán Barrett thực quản thông qua các thăm khám lâm sàng và cận lâm sàng. Bệnh thực quản Barrett thường được phát hiện qua phương pháp nội soi tiêu hóa định kỳ hoặc khi người bệnh đi khám bệnh trào ngược dạ dày – thực quản có thực hiện sinh thiết.
Khám lâm sàng
Tại bệnh viện/phòng khám nội soi dạ dày bác sĩ sẽ thu thập thông tin về tình trạng sức khỏe, tiền sử bệnh của cá nhân và gia đình thông qua một số câu hỏi sau:
- Lần đầu tiên Cô Bác, Anh Chị gặp các triệu chứng trào ngược là khi nào? Mức độ nghiêm trọng ra sao?
- Các triệu chứng xuất hiện liên tục hay tần suất như thế nào?
- Điều gì khiến các triệu chứng giảm đi hay nặng lên?
- Cô Bác, Anh Chị có gặp các triệu chứng trào ngược, ợ chua, ợ nóng, nôn trớ, ói ra máu,… không?
- Cô Bác, Anh Chị có đang sử dụng thuốc điều trị bệnh trào ngược dạ dày – thực quản hoặc chứng khó tiêu không?
- Cô Bác, Anh Chị có mắc chứng khó nuốt không?
- Cân nặng của Cô Bác, Anh Chị có sụt giảm đột ngột không?
Cận lâm sàng
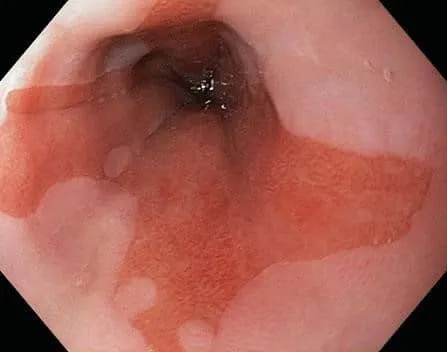
Nội soi thực quản kết hợp với sinh thiết và giải phẫu bệnh là phương pháp tốt nhất trong việc chẩn đoán thực quản Barrett. Mô thực quản bình thường sẽ có màu hồng nhạt và bóng, trong khi đó, Barrett thực quản sẽ khiến lớp niêm mạc có màu đỏ hoặc hồng đậm.
Trong quá trình nội soi thực quản, bác sĩ có thể tiến hành sinh thiết để xác định mức độ loạn sản trong tế bào. Kết quả giải phẫu bệnh được phân loại theo mức độ thay đổi của mô như sau:
- Không có loạn sản là tình trạng người bệnh xuất hiện các triệu chứng của bệnh Barrett thực quản, tuy nhiên không tìm thấy dấu hiệu tiền ung thư trong tế bào.
- Loạn sản mức độ thấp: bác sĩ tìm thấy một vài tế bào có dấu hiệu sẽ tiến triển thành ung thư thực quản, đây là giai đoạn phù hợp có thể can thiệp điều trị triệt để các dấu hiệu có thể phát triển thành ung thư thực quản.
- Loạn sản mức độ cao: phần lớn các tế bào thực quản đã bị biến đổi, đây là giai đoạn cuối cùng trước khi tế bào biến đổi thành ung thư thực quản, cần phải điều trị ngay.
Phương pháp điều trị bệnh Barrett thực quản
Điều trị Barrett thực quản cần tập trung vào một trong những mục tiêu chính là ngăn chặn hoặc làm chậm sự phát triển của các tế bào bất thường bằng cách điều trị và kiểm soát chứng trào ngược axit. Phương pháp điều trị Barrett thực quản sẽ phụ thuộc vào tình trạng sức khỏe của người bệnh và mức độ loạn sản được phát hiện trong giải phẫu bệnh.
Điều trị Barrett thực quản không có loạn sản
Đối với các trường hợp bệnh nhân không xuất hiện loạn sản, bác sĩ có thể đề nghị nội soi định kỳ và điều trị bệnh trào ngược dạ dày – thực quản.
- Nội soi đường tiêu hóa trên định kỳ giúp theo dõi các tế bào trong thực quản của người bệnh, nếu kết quả sinh thiết giải phẫu bệnh không thấy có loạn sản, bệnh nhân có thể được chỉ định nội soi theo dõi lại sau một năm và tiếp tục mỗi 3 đến 5 năm một lần nếu không có thay đổi bất thường nào.
- Điều trị bệnh trào ngược dạ dày – thực quản: Bệnh trào ngược dạ dày – thực quản là một trong những nguyên nhân gây nên thực quản Barrett, vì vậy người bệnh cần theo dõi và điều trị triệt để. Thuốc và thay đổi lối sống có thể làm dịu các dấu hiệu trào ngược. Các can thiệp như phẫu thuật, nội soi điều chỉnh thoát vị gián đoạn hoặc để thắt chặt cơ vòng thực quản dưới, kiểm soát sự trào ngược axit của dạ dày có thể được cân nhắc.
Điều trị Barrett thực quản có loạn sản mức độ thấp
Loạn sản mức độ thấp được xem là giai đoạn đầu của những thay đổi tiền ung thư. Bác sĩ có thể đề nghị nội soi kiểm tra sau 6 tháng và theo dõi bổ sung định kỳ mỗi 6 – 12 tháng.
Tuy nhiên, nếu người bệnh được các bác sĩ chuyên khoa tiêu hóa xác định loạn sản có nguy cơ tiến triển thành ung thư thực quản, bệnh nhân có thể thực hiện các phương pháp điều trị ưu tiên bao gồm:
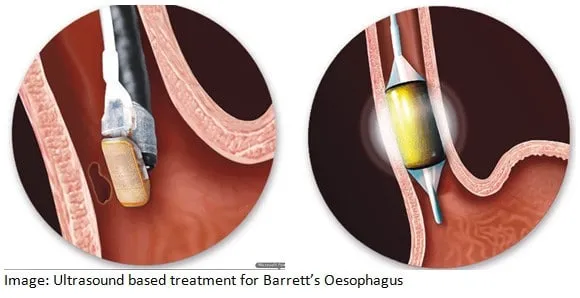
- Phẫu thuật cắt bỏ niêm mạc qua nội soi (EMR): bác sĩ có thể sử dụng ống nội soi để nâng lớp niêm mạc bất thường và loại bỏ các tế bào bị tổn thương, đồng thời phát hiện chứng loạn sản và tế bào ung thư.
- Phẫu thuật cắt bỏ bằng tần số vô tuyến (RFA): sử dụng nhiệt để loại bỏ các mô thực quản bất thường đồng thời bảo vệ các mô khỏe mạnh bên dưới, phương pháp này còn được khuyến khích sử dụng sau khi cắt bỏ nội soi.
- Phương pháp áp lạnh: một ống nội soi sẽ đưa chất lỏng hoặc khí làm lạnh vào các tế bào bất thường trong thực quản. Các tế bào này được làm nóng lên và đóng băng trở lại, quá trình này được lặp lại nhiều lần để phá hủy các tế bào bất thường.
- Liệu pháp quang đông (PDT): thông qua ống nội soi bác sĩ sẽ dùng tia lazer tiêu diệt các tế bào bất thường trong lớp niêm mạc mà không ảnh hưởng đến các tế bào khỏe mạnh. Trước khi thực hiện, bệnh nhân sẽ được sử dụng thuốc Photofrin làm cho các tế bào trở nên nhạy cảm với ánh sáng.
Nếu thực quản của bệnh nhân bị viêm ở mức độ trung bình đến nặng trong lần nội soi đầu tiên, bác sĩ sẽ chỉ định lần nội soi tiếp theo sau 3 – 4 tháng điều trị để giảm lượng axit trong dạ dày.
Điều trị Barrett thực quản có loạn sản mức độ cao
Loạn sản mức độ cao thường được cho là dấu hiệu báo trước của ung thư thực quản, vì vậy bác sĩ có thể lựa chọn các liệu pháp phẫu thuật cắt bỏ bằng nội soi, sóng vô tuyến hoặc liệu pháp áp lạnh. Một biện pháp khác là phẫu thuật mở, cắt bỏ phần thực quản bị tổn thương để loại bỏ toàn bộ các tế bào và hạch ác tính, sau đó sẽ tiến hành tạo hình và nối phần còn lại của thực quản vào dạ dày.
Bệnh Barrett thực quản có thể tái phát sau điều trị, vì vậy người bệnh có thể phải thực hiện kiểm tra theo dõi định kỳ, thay đổi lối sống và sử dụng thuốc suốt đời giúp giảm lượng axit và hỗ trợ thực quản lành lại.
Điều trị Barrett thực quản bằng thuốc
Một số loại thuốc giúp hỗ trợ và làm giảm các triệu chứng trào ngược dạ dày – thực quản thường được bác sĩ chỉ định như:
- Thuốc ức chế bơm proton (PPI) làm ức chế sản xuất axit ở dạ dày. Một số loại thuốc PPI bao gồm omeprazole, lansoprazole, pantoprazole, rabeprazole, esomeprazole, dexlansoprazole.
- Thuốc kháng axit để trung hòa lượng axit có trong dạ dày.
- Thuốc chẹn H2 làm giảm sự giải phóng axit dạ dày.
- Thuốc giúp tăng tốc độ nhu động ruột, hỗ trợ đẩy nhanh sự di chuyển của thức ăn từ dạ dày đến ruột.
Bệnh nhân không nên tự ý sử dụng các loại thuốc điều trị bệnh và cần hỏi ý kiến của bác sĩ trước khi sử dụng bất kỳ loại thuốc nào.
> Tìm hiểu thêm: Trào ngược dạ dày có nguy hiểm không?
Những điểm cần lưu ý
Phương pháp hỗ trợ điều trị Barrett thực quản
Thay đổi lối sống kết hợp với thuốc và các phương pháp điều trị sẽ giúp hạn chế tình trạng bệnh Barrett thực quản trở nên nghiêm trọng hơn. Một số thay đổi trong lối sống Cô Bác, Anh Chị nên thực hiện bao gồm:
- Thay đổi chế độ ăn uống, hạn chế các thực phẩm chứa nhiều chất béo, sô cô la, caffeine, thức ăn cay nóng và bạc hà,… những loại thực phẩm này sẽ khiến tình trạng trào ngược trở nên nghiêm trọng hơn.
- Ngưng hút thuốc, không sử dụng rượu bia và các thức uống chứa cồn, thức uống có gas hoặc các loại nước uống có tính axit mạnh như nước cam, nước chanh, cà chua,…
- Giảm cân: luôn theo dõi cân nặng, ăn uống hợp lý kết hợp các bài tập thể dục giúp duy trì cân nặng phù hợp. Thừa cân làm tăng nguy cơ bị trào ngược axit dạ dày.
- Kê cao đầu khi ngủ: trong khi ngủ luôn giữ đầu cao hơn ngực, giúp hạn chế sự trào ngược axit. Không nằm ngay sau khi ăn, nên ngồi hoặc đi lại cho thức ăn được tiêu hóa.
- Khi uống thuốc nên uống nhiều nước.
> Tìm hiểu thêm: Trào ngược dạ dày nên ăn gì?
Những lưu ý về bệnh Barrett thực quản
- Barrett thực quản là một biến chứng của bệnh trào ngược dạ dày – thực quản, còn được coi là dấu hiệu tiền ung thư thực quản.
- Nguyên nhân chính dẫn đến bệnh Barrett thực quản vẫn chưa được xác định chính xác. Tuy nhiên, phần lớn được tìm thấy ở người mắc bệnh trào ngược dạ dày – thực quản mạn tính.
- Một số yếu tố làm tăng nguy cơ bị thực quản Barrett như lạm dụng rượu bia, thuốc lá, ăn uống không khoa học, nằm sau khi ăn no,…
- Barrett thực quản thường không biểu hiện triệu chứng, người bệnh thường có những triệu chứng từ các bệnh lý liên quan.
- Chẩn đoán bệnh thực quản Barrett thông qua nội soi thực quản – dạ dày – tá tràng kết hợp với sinh thiết để làm giải phẫu bệnh.
- Đối với các bệnh nhân không phát hiện dấu hiệu tiền ung thư nên thực hiện nội soi thực quản – dạ dày – tá tràng định kỳ mỗi 3 – 5 năm một lần.
- Phương pháp điều trị bệnh Barrett thực quản phụ thuộc vào mức độ loạn sản và tình trạng sức khỏe của người bệnh.
- Những người bị Barrett thực quản không phát hiện loạn sản nên được điều trị bằng thuốc ức chế bơm proton (PPI).
- Tầm soát ung thư thực quản định kỳ ở người bệnh Barrett thực quản giúp phát hiện sớm tiến triển bệnh và có các phương pháp can thiệp kịp thời.
Tài liệu tham khảo
- Trung Tâm Nội Soi Tiêu Hóa – Endo Clinic
- Cleverland Clinic. Barrett’s Esophagus. 23 06 2020. https://my.clevelandclinic.org/health/diseases/14432-barretts-esophagus (đã truy cập 10 06, 2021).
- Johns Hopkins Medicine’s staff. Barrett’s Esophagus. không ngày tháng. https://www.hopkinsmedicine.org/health/conditions-and-diseases/barretts-esophagus (đã truy cập 10 06, 2021).
- Madell, Robin. Barrett’s Esophagus and Acid Reflux. 20 08 2018. https://www.healthline.com/health/gerd/barretts-esophagus (đã truy cập 10 06, 2021).
- Mayo Clinic Staff. Barrett’s esophagus. 19 05 2020. https://www.mayoclinic.org/diseases-conditions/barretts-esophagus/symptoms-causes/syc-20352841 (đã truy cập 10 06, 2021).
- National Institute of Diabetes and Digestive and Kidney Diseases. Barrett’s Esophagus. 03 2017. https://www.niddk.nih.gov/health-information/digestive-diseases/barretts-esophagus (đã truy cập 10 06, 2021).
- Saling, Joseph. Barrett’s Esophagus: Symptoms, Causes, and Treatments. 16 09 2019. https://www.webmd.com/heartburn-gerd/guide/barretts-esophagus-symptoms-causes-and-treatments (đã truy cập 10 06, 2021).
- Stuart J Spechler, MD. Patient education: Barrett’s esophagus. 05 10 2020. https://www.uptodate.com/contents/barretts-esophagus-beyond-the-basics (đã truy cập 10 06, 2021).
- Thompson Cancer Survival Center. Facts about Barrett’s Esophagus. không ngày tháng. https://www.thompsoncancer.com/barretts/barretts-esophagus-facts/ (đã truy cập 10 06, 2021).








